Az ibuprofén hazai forgalmazásán most szigorítottak, de a többi fájdalomcsillapító is lehet életveszélyes

Vénykötelessé válnak azok az ibuproféntartalmú fájdalomcsökkentő szerek, amelyeknél fokozott a biztonságos napi dózis túllépésének a veszélye – adta hírül május végén az Országos Gyógyszerészeti és Élelmezés-egészségügyi Intézet (OGYÉI). Ez azokat a gyógyszereket jelenti, amelyekben 600 és 800 milligramm ibuprofént vagy 300 milligramm dexibuprofént tartalmazó tabletták vannak.
A jellemzően reumatikus betegségek kezelésére ajánlott fájdalomcsillapítók esetében „az orvosnak ismernie kell a beteg kórtörténetét, fel kell mérnie a kardiovaszkuláris rizikófaktorokat és ezek figyelembe vételével kell meghatároznia a gyógyszer adagját és a kezelés időtartamát, (...), mivel az ibuprofén magas napi összdózisa fokozza a kardiovaszkuláris események kockázatát” – szól a hivatalos magyarázat. A hivatal értékelése szerint az 1200 milligrammnál alacsonyabb napi adag esetén nem nő semmilyen kockázat, így „azon készítmények maradhatnak továbbra is vény nélkül kaphatók, amelyek akut fájdalom- és lázcsillapításra javasoltak és a megengedett legmagasabb napi adagjuk 1200 milligramm.” Ebbe a csoportba tartoznak a 200 és 400 milligramm ibuprofén-tartalmú tabletták, folyékony gyógyszerek és a – többnyire nátha kezelésére ajánlott – kombinációs készítmények.
A döntést az Európai Gyógyszerügynökség 2014-ben indított vizsgálatsorozatára alapozták, aminek végén az e célra felállított bizottság azt állapította meg, hogy „az orvosoknak az ibuprofénnel történő hosszú távú kezelés megkezdése előtt gondosan mérlegelniük kell a páciensük szív- és keringési betegségekre vonatkozó kockázati tényezőit, különösen akkor, ha magas dózisok alkalmazása szükséges”. Egy 2016-os, 30 ezer beteg adatait elemző dán vizsgálat pedig azt találta, hogy az ibuprofént használók körében nő a szívmegállás kockázata – sorolta érveit honlapján az OGYÉI.
Feltalálója közel 100 évig élt, pedig másnaposságra is ezt szedte
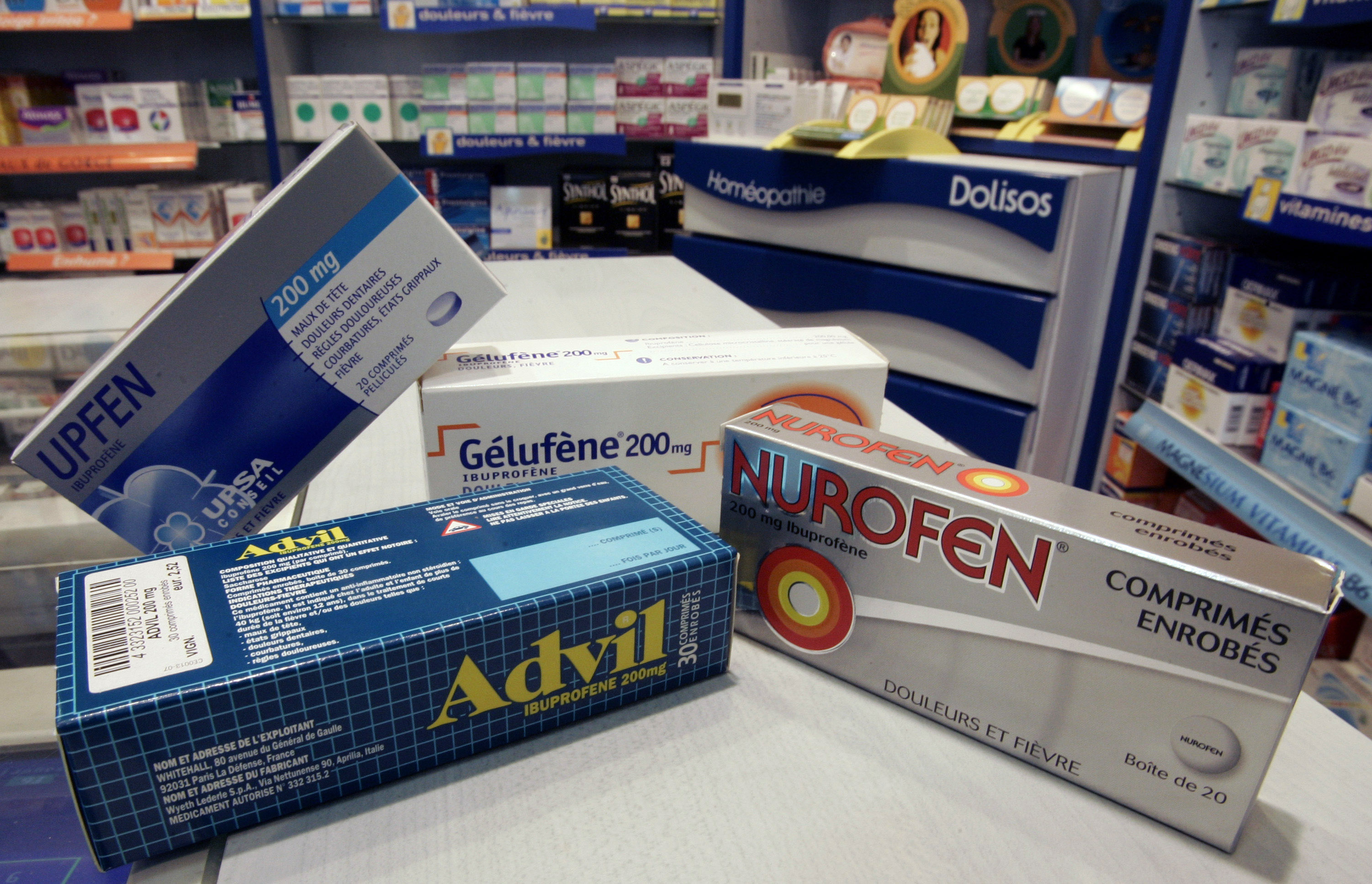
Az ibuprofén láz- és fájdalomcsillapító hatású, úgynevezett nem szteroid gyulladásgátló (NSAID), amiből Magyarországon 2,5-3 millió doboznyi, világszerte pedig körülbelül 35 millió tonna fogy évente. A hatóanyagot tartalmazó legismertebb hazai gyógyszerek az Advil, az Algoflex és a Nurofen. Mindhárom márkanéven forgalmazott gyógyszernek számos – különféle kiszerelésű és hatóanyagtartalmú, tablettás és szirupban adagolható – változata létezik. Pillanatnyilag 57 különféle ibuprofén tartalmú készítményt árulnak a hazai patikák, amelyekből az OGYÉI-től származó információk szerint 20-30 biztosan szabad forgalmazású marad a továbbiakban is.
A szigorítás a sors furcsa fintorának is tekinthető, mert feltalálója, az idén januárban, 96 éves korában elhunyt Stewart Adams brit farmakológus az 1962-ben szabadalmaztatott ibuprofén kifejlesztésekor elsősorban épp a reumás fájdalmak hatékony kezelésére keresett megoldást. A vegyület hatékonyságában olyannyira hitt, hogy azt saját magán tesztelte élesben elsőként, igaz, neki nem reumás fájdalmai voltak. Az történt, hogy fontos előadást kellett tartania, aminek előestéjén a barátaival a kelleténél kissé jobban kirúgott a hámból. Az akkoriban kikísérletezett szer épp kéznél volt, így – mint arról a tudós életében többször is kedélyesen adomázott – bevett belőle 600 milligrammnyit (vagyis az OGYÉI által most javasolt maximális napi adag felét). Egyből tudta, hogy valódi kincset fejlesztett: a főfájás nyom nélkül elmúlt.
A fájdalomcsillapítók többsége 19. századi örökség
Nem az ibuprofén az egyetlen olyan szer a gyulladás- és fájdalomcsökkentők piacán, amelyet feltalálói magukon próbálgattak a tökéletesítés folyamán. A Bayer – akkor még – festékgyárban vegyészként dolgozó Carl Duisberg német kémikus például az 1880-as évek elején általa és kollégái által kikísérletezett fenacetin nevű szintetikus, a festékgyártás melléktermékeként előállított, fájdalomcsillapító hatású szerben bízott annyira, hogy magát ajánlotta kísérleti nyúlként – olvasható A gyógyszerek története című 1984-es kötetből.
Az már csak száz évvel később bizonyosodott be, hogy a fenacetin karcinogén, azaz rákkeltő hatású, elsősorban a húgyutak hámjának rosszindulatú elváltozását okozhatja. A világ több országában (így például az Egyesült Államokban) emiatt tiltólistára tették. Magyarországon az Antineuralgica nevű, vényköteles gyógyszerben a mai napig használják a hatóanyagot. A gyógyszerismertetőn a potenciális mellékhatások – nem mellesleg igen hosszú – sorában a legelső tételnél hívják fel arra a figyelmet, hogy az összetevők fehérjevizelést, vérvizelést, heveny veseelégtelenséget válthatnak ki.
A Bayernél azonban a 19. század végén még óriási reményeket fűztek a fenacetinhez. Olyannyira, hogy 1888-ban a hatóanyagra alapozva gyógyszeripari részleget alapítottak, amelynek vezetésével a vakmerő Duisberget bízták meg. Itt kezdett kísérletezni a fűzfélék kérgéből kinyert, fájdalomcsillapító hatása miatt egyébként akkorra már több száz éve ismert szalicinnel Felix Hoffmann. Miután rájött, hogyan szüntethetné meg a szalicin állandó gyomorpanaszokat és hányingert kiváltó mellékhatásait, Hoffmann munkája kikövezte a Bayer világhódító útját.


A fiatal vegyész ugyan nem magán kísérletezett, de őt is személyes okok vezették a molekulavadászat során. Reumás fájdalmaktól gyötört apja szalicint szedett és folyton rosszul volt tőle. Hoffmann 1897-ben véste kőbe az acetil-szalicilsav, ismertebb nevén az aszpirin receptjét, a gyógyszert egyúttal mellékhatásmentesnek kikiáltva. Azóta nemcsak az derült ki, hogy ez a szalicinszármazék is gyomorvérzést, gyomorfekélyt okozhat, hanem a vegyület pontos hatásmechanizmusa is. Utóbbi részletes leírása közel száz évvel a szer felfedezése után, 1982-ben orvosi Nobel-díjat ért (pdf).
Az aszpirinnek mára afféle kultusza alakult ki. Miután kiderült, hogy véralvadásgátló hatásának köszönhetően segít csökkenteni a szívinfarktus kockázatát, eleinte csak a szívkoszorúér-betegségben szenvedőknek, utóbb pedig az időseknek úgy általában is divat lett napi használatra javasolni a szedését. Mindezen az sem igen változtatott, hogy a legújabb kutatások szerint az egészséges időseknek nemhogy felesleges, de egyenesen káros is a mindennapos szedése, mert növeli a potenciálisan halálos kimenetelű belső vérzések kockázatát. Sem ez, sem az a tény nem változtatott a szer szabad forgalmazásán, hogy az aszpirin szedését – súlyos, potenciálisan életveszélyes lehetséges mellékhatásai miatt – a gyerekeknek minden létező szakmai fórumon tiltják.

Utolsókból elsők: a paracetamol diadalútja
A fájdalomcsillapítási rangadón épp az aszpirin bukása alapozta meg a népszerűségi verseny nyertesének azóta is megdönthetetlennek tűnő pozícióját. Pedig a paracetamol addigra már évtizedek óta kéznél volt. A paracetamollal, kevésbé ismert nevén az acetaminophennel ugyanis már az aszpirin felfedezése előtt, az 1880-as évek végétől kísérletezgetett Joseph von Mering német vegyész. Az Amerikában mára már tiltólitás fenacetinnel rokon, ugyancsak a festékgyártás alapanyagaiból kikísérletezett vegyület viszont egészen addig labdába sem rúghatott, amíg az aszpirin mellékhatásaira fény nem derült a 20. század derekán. Azóta viszont diadalútja annak ellenére is töretlen, hogy azóta a paracetamolról is kiderült egy s más.
A fájdalomcsillapítók piacának ezüstérmeséből, vagyis az acetil-szalicilsavból évente világszerte 40 ezer tonnát gyártanak, és csak keringési zavarok megelőzésére 10-20 milliárd aszpirintablettát szed be évente több mint 50 millió (többnyire egészséges) amerikai. Paracetamolból viszont ennek világszerte a három és félszerese, évente 150 ezer tonna fogy.
Terápiás vagy toxikus? Csekély a különbség
Pedig ma már tudható, hogy a paracetamol adagolásánál igencsak észnél kell lenni. Súlyos, esetenként akár életveszélyes májkárosodással is számolhat ugyanis, aki akár csak egy-két szemmel is túllépi a paracetamol maximálisan javasolt (4000 milligrammos) napi adagját.
A paracetamollal az a legnagyobb gond, hogy rendkívül csekély a különbség a terápiás és a toxikus, vagyis a szervezetre súlyosan mérgező dózisa között. Akár 1-2 extra tabletta vagy náthaszer is okozhat súlyos mérgezést és májkárosodást. A problémát fokozza, hogy a paracetamolt azért sem nehéz túladagolni, mert a tablettás és szirupos láz- és fájdalomcsillapítók mellett a tasakos, forró vagy hideg vízben oldható náthaszerek túlnyomó többségébe is raknak a szerből. Márpedig a náthásak többsége nem böngészi át a vény nélkül kapható gyógyszerek összetételét, mielőtt a lázcsillapító tablettáját a vízben oldható porból készült italával leöblítené.
Ez nagyban hozzájárulhat ahhoz, hogy a gyakorlatilag korlátozás nélkül, a világon mindenhol szabad forgalmazású szerként árult paracetamol mára a gyógyszertúladagolásos mérgezések második leggyakoribb oka az Egyesült Államokban, Angliában pedig évente 70 ezer túladagolásos eset írható a számlájára. Az erősebb hatóanyagtartalmú tasakos panaceák egy-egy adagja akár 1000 milligrammnyit is tartalmazhat paracetamolból. Ez annyit tesz, hogy mindössze 4 tasak forróital porral el is lehet érni a napi maximumot, és akkor a rászoruló még egy darab lázcsillapító tablettát sem vett be. Az arra érzékenyek, például a dohányosok, diétázók, alkoholt rendszeresen fogyasztók máját egyébként hosszú távon már a napi megengedett maximális paracetamol-adag is visszafordíthatatlanul károsíthatja.
A méltatlanul kiutált metamizol
Magyarországon az angolszász országokból hódító útjára indult paracetamol, csakúgy, mint a hidegháború kellős közepén kifejlesztett ibuprofén csak a rendszerváltozás után, az 1990-es évek második felétől tett szert a nyugati országokban már évtizedek óta meghatározó szerepére. Addig egy olyan szer terjedt el általános fájdalomcsillapító hatóanyagként, amit Svédországban, az Egyesült Államokban és Nagy-Britanniában már az 1970-es években betiltottak, a legtöbb nyugat-európai országban pedig vénykötelessé tettek.
A metamizolt, avagy az amidazophent, vagyis az Algopyrin hatóanyagát a Bayer gyógyszercég konkurense, a német Hoechst gyógyszergyár vegyészei fejlesztették ki 1922-ben. A hatóanyag alapját, éppúgy, mint a paracetamol-család esetében, a festékgyártásból visszamaradt molekulák adták. Bár a metamizol gyulladáscsökkentő hatása elenyésző, fájdalom- és lázcsillapításban simán felülmúlja akár a paracetamol, akár az aszpirin, de még az azoktól egyébként hatékonyabb ibuprofén teljesítményét is.
A Magyarországon (és a volt szocialista blokk, valamint Latin-Amerika számos országában) évtizedeken át első számú fájdalomcsillapítónak számító hatóanyag máshol a mellékhatásai miatt vált páriává. Pontosabban egy olyan mellékhatása van, ami kiverte a biztosítékot: az arra érzékenyekben drasztikusan csökkentheti a szervezet egyik fehérvérsejtje, a granulociták számát, aminek hatására a szervezet védekezőrendszere felmondhatja a szolgálatot. A kétségkívül aggasztó tünetek miatt először Svédországban tiltották be a metamizolt, 1974-ben, majd az angolszász országok még abban az évtizedben követték a skandináv mintát.
Magyarországon 2007-ben tették vénykötelessé az addig szabadon forgalmazott Algopyrint, Quarelint (utóbbi csak abban különbözik az Algopyrintől, hogy van benne a metamizol hatását fokozó koffein is) és metamizol-tartalmú társait.
Rehabilitálták, de csak papíron
A magyar szigorítás életbe léptetésekor a nyugati országokban már egyre másra jelentek meg a tudományos publikációk arról, hogy elhamarkodott lehetett a metamizollal szembeni határozott fellépés. Sőt, mint arról egy német-svájci kutatócsoport tavaly beszámolt, az intenzív és posztoperatív ellátás során az aneszteziológusok, vagyis a fájdalomcsillapítás felkent szakértői szisztematikusan a metamizol-tartalmú gyógyszereket részesítik előnyben a többi hatóanyaggal szemben.
Mindebben nagy szerepe lehet annak, hogy miután a svéd aggodalmaknak az 1970-es években ellenőrzés nélkül hitelt adtak, utóbb több országban is utánajártak, valójában hány esetben okoz a gyógyszer efféle súlyos tüneteket. Lengyelországban egymillióból legfeljebb 0,16 esetről tudnak, míg egy bolgár összefoglaló szerint egymillióból átlagosan 3-5 esetben fordul ilyesmi elő Európa-szerte.
A WHO pedig egy közel 23 millió embert 6,5 éven át követő publikációra, az úgynevezett Boston-tanulmányra hivatkozva 2002-ben, vagyis a magyarországi vénykötelessé tétele előtt öt évvel rehabilitálta a metamizolt. A WHO amellett érvelt, hogy a gyógyszer egymillióból kevesebb mint 1 embernél vált ki súlyos fehérvérsejtszám-csökkenést. Bár annak sem az európai, sem az amerikai gyógyszerszabályozásra nem lett különösebb hatása, a WHO egyértelműen arra a következtetésre jutott, hogy a metamizol semmivel nem veszélyesebb, mint a helyette – valamint az aszpirin, és mostmár lassan az ibuprofén helyett is – széles körben szabadon hozzáférhető, életveszélyes mellékhatásoktól ugyancsak nem mentes, ám a metamizolnál jóval kisebb fájdalomcsillapító potenciállal bíró paracetamol.