Ha nincs elég orvos, akkor a digitális egészségügy sem tud tovább fejlődni

Március óta közel 20 ezer magyarországi páciens tapasztalta meg, hogyan működik a digitális bőrgyógyászat, és milyen ellátásban részesülhetnek általa. A rendszer hátterében futó döntéstámogató algoritmus azonban nemcsak a bőrelváltozások felismerésére használható, egy sor olyan egészségügyi szakág létezik, amelyben ilyen megoldásokkal felgyorsítható a diagnosztizálás és a leletértékelés folyamata. Ez nemcsak a páciensek számára lehet kényelmesebb, hanem az orvosok munkáját is jelentősen megkönnyíti.
Nyáron viszont az is nyilvánvalóvá vált, hogy az AIP Derm nevű népszerű digitális bőrgyógyászat, amely az AIP Medical Holding és a Semmelweis Egyetem együttműködésében valósult meg, nem rendelkezik végtelen kapacitással. Ennek oka, hogy jelenleg az algoritmus és az orvosok együtt döntenek, és bár a munka felgyorsul, a nagy esetszám kezelésére több bőrgyógyászt kell kiképezni a rendszer használatára. Ennek orvoslására ősszel megemelt kapacitással lesz elérhető a szolgáltatás, a technológia elterjedése pedig alapjaiban alakíthatja át az egészségügy működését és az egészségügyi dolgozók munkafolyamatait.
Ez az átalakulás viszont nem minden elemében példátlan. Hasonló digitális, döntéstámogató algoritmusokkal operáló rendszerek működnek Hollandiában is, távoli elérésű diagnosztikai rendszereket pedig a világ számos országában, köztük például Ruandában is használnak. Azonban Magyarország az első Európában, amely olyan összetett szolgáltatást nyújtott a bőrgyógyászat területén a nagyközönségnek, amelyben a leletértékelés, a diagnosztizálás és a kezelési terv kiállítása is digitális.
A projekt kezdete óta az AIP Derm öt hónap alatt közel 20 ezer beteget kezelt, és több mint 600 rákgyanús esetet szűrt ki a fejlesztők beszámolói alapján. Az átfogó megoldást a szoftvert fejlesztő AIP Medical Holding Zrt. társalapítója, Kovács Máté mutatta be azután, hogy a rendszert hónapok óta élesben is használják a gyógyításban.
Egyre kevesebb az elérhető szakember, és a problémát nem oldja meg a telemedicina
Kovács szerint a legfontosabb probléma, amire a digitális egészségügynek megoldást kell találnia, a szakemberhiány. Az általa hivatkozott WHO-becslés szerint 2030-ra globális szinten tízmilliós nagyságrendben hiányoznak majd szakemberek a szakmából, ami azt jelenti, hogy ott is kialakulhatnak ellátási nehézségek, ahol most még nagyjából elégséges a személyzet. „Ezért mi a fejlesztés legelső lépésétől kezdve abban gondolkodunk, hogy egy olyan digitális egészségügyi rendszert hozzunk létre, amiből a páciensek és az orvosok egyszerre profitálnak, és ami képes ellensúlyozni a növekvő orvoshiányt” – mondta.
Bár a koronavírus-járvány időszakában országszerte elterjedt az úgynevezett telemedicinális ellátás (telefonos konzultációk, online receptfelírás vagy e-mailes leletértékelés formájában), Kovács véleménye szerint nem ez az ideális irány az egészségügy reformjait tekintve. Ahhoz, hogy a szakemberhiányt érdemben kezeljék, az ellátásbiztonsághoz inkább mesterséges intelligenciára, pontosabban olyan döntési algoritmusokra van szükség, amelyek elődiagnosztizálják a tünetek és a leletek alapján a lehetséges kórképet, vagy értékelik a beérkezett leleteket. Emellett egy digitális klinikákkal működő egészségügy képes lenne megváltoztatni az ellátással kapcsolatos élményeket, és gyors, bárhonnan elérhető, olcsó diagnózisokkal a betegségek kialakulására fókuszáló megelőző, és a páciens egyedi biológiai adottságait figyelembe vevő egészségügyi modellt tud létrehozni. Ez az úgynevezett P4 (predictive, preventative, personalized, participatory, vagyis megelőző, személyre szabott, részvételi és pontos) egészségügyi modell.
Ez jól illeszkedik ahhoz a vízióhoz, amit Kovács digitális kórháznak nevez és hangsúlyozza, hogy a telefonos és e-mailes kapcsolattartással ellentétben az AIP Derm például előkészített diagnózisokkal segíti az orvosokat a megfelelő döntésben. „Ezzel nemcsak a páciensnek lesz gyorsabb a vizsgálat és az ellátás, hanem az orvosok adminisztrációs és egyéb terhei is érdemben csökkennek” – mondta.
Jelenlegi számításaik szerint közel 50 ezer munkaórát szabadítottak fel az orvosoknak a rendszer működése óta – tapasztalataik alapján egy gyakorlott orvos felhasználó óránként 20-40 esetet tud teljeskörűen ellátni, ami időtartamban csupán töredéke a rendelési időben folyó személyes vizsgálatok idejének. Ráadásul, ha a támogatott járóbeteg szakellátást vesszük figyelembe, az nem is dúskál szabad időpontokban. A XV. kerületi szakrendelésen például 2022-re már egyáltalán nincs szabad időpont a bőrgyógyászaton, a jövő évi naptár pedig még nem elérhető a pácienseknek. Így a betegeknek marad a magánellátás, amelynek átlagára Kovács szerint 18-25 ezer forint vizitenként.
Tízből kilencszer igaza van a szoftvernek
Az orvosi döntéstámogató algoritmusok feladata nem az, hogy az orvost megkerülve biztosítsanak kezelést a pácienseknek, sokkal inkább támogatják a szakemberek munkáját. Erre pedig szükség is van, méghozzá mindkét fél szempontjából. Míg az orvosok számára lerövidülhet a diagnosztizálásra szánt idő, addig az algoritmus az emberrel együttműködve éri el a legnagyobb pontosságot. Így történt ez a Semmelweis Egyetemmel közös projektben is. „A beérkezett eseteket a rendszer priorizálja, és előzetesen diagnózisokat is felajánl, de a végső döntés minden esetben a háttérben dolgozó 11 orvos kezében van” – mondta Kovács.
A döntéstámogató algoritmus minden esethez 3-5 lehetséges diagnózist rendel a beérkezett képek alapján, és ezeket sorba is rendezi aszerint, hogy melyik a legvalószínűbb diagnózis. „A tapasztalatok pedig azt mutatják, hogy 90 százalékos valószínűséggel az algoritmus által felajánlott diagnózisok közül kerül ki a végső kórkép, aminek megfelelően aztán kezelést is kapnak a páciensek” – mondta Kovács a rendszer működésével kapcsolatban. A hatékony szűrési megoldáshoz elengedhetetlen volt, hogy már az indulás előtt összehangolják a rendszerben tárolt lehetséges kórképeket a Nemzeti Egészségbiztosítási Alapkezelő (NEAK) által is számon tartott 138 kategóriával. Az AIP Derm így ma több mint 700 bőrbetegség diagnosztizálására képes – ez lefedi a ma ismert bőrbetegségek 95 százalékát –, legyen szó bőrfertőzésekről, autoimmun betegségek tüneteiről vagy onkológiai elváltozásokról.
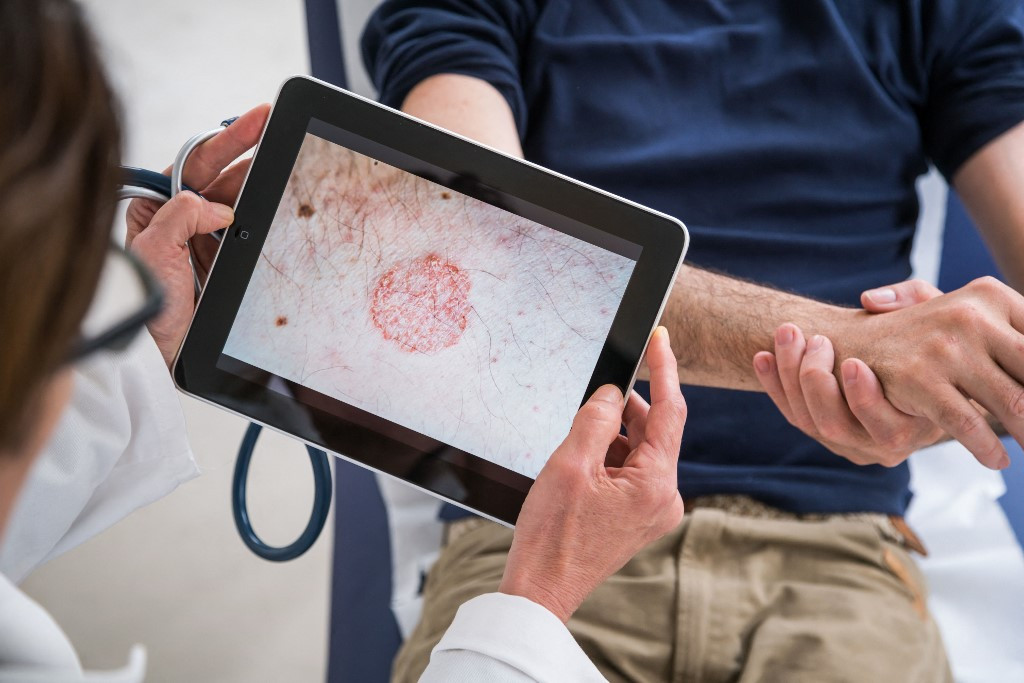
A szoftver munka közben is folyamatosan tanul. A beérkezett képeket teljesen anonim rendszerben kezelik, a diagnózishoz csak a betegek által megadott néhány adatra van szükség, például arra, hogy mely testtájon található az elváltozás. A bőrszínskála szerinti azonosítást elvégzi a rendszer, és a diagnózist három orvos is jóváhagyja – ez teszi lehetővé, hogy egyre jobb eredményeket érjen el a diagnosztikai folyamatban az algoritmus.
Nem csak rákos elváltozások felismerésében kulcsfontosságú a digitális támogatás
Kovács szerint fontos kiemelni, hogy az általuk fejlesztett program nem csak lakossági felhasználóknak nyújthat segítséget. Több megkeresést kaptak már háziorvosoktól is, akik a területi ellátásban veszik hasznát az online lehetőségnek. A túlnyomórészt időseket ellátó körzetekben az utazás okozhat nehézséget, ami miatt a páciensek egy-egy gyanús anyajeggyel kevésbé hajlandók orvoshoz fordulni. Így viszont előszűrést végezhetnek, aminek köszönhetően a problémás esetekben célzott segítséget kaphatnak a betegek, a jelenléti klinikákat pedig tehermentesíteni lehet.
Kovács kiemelte, hogy a bőrgyógyászathoz hasonlóan alkalmazhatók döntéstámogató algoritmusok kardiológiában, radiológiában, vagy akár a sebkezelés területén is. Az AIP Labs a kardiológia és a sebkezelés területein már el is indította a fejlesztést, és ezeknek a kutatói központja szintén Magyarországon van. Ugyancsak fotóalapú támogatásban gondolkodnak, amivel azokban a körzetekben tudnának segítséget nyújtani, ahonnan kötözésre és ellátásra járni nehézkes, vagy a beteg állapota miatt kockázatos. Vagyis a szolgáltatással el tudják érni az idős embereket és az őket ellátó háziorvosokat, üzemorvosokat is.
Növekszik a potenciál és egyre nagyobb a kereslet is
A magyar AIP Dermhez hasonló modellben működik egyébként Hollandiában a SkinVision rendszere is, ám fontos megjegyezni, hogy az nem állít fel végső diagnózist, illetve kimondottan rákos elváltozásokra specializálódott, míg a magyarországi rendszer egy sokkal szélesebb körű szolgáltatást tud nyújtani a lakosságnak. A fotók egy mobiltelefonos applikáción keresztül tölthetők fel a rendszerbe, ami további kiegészítő lehetőségeket is kínál az előfizető egyedi felhasználóknak. Ezek közé tartozik az anyajegyek állapotának követése. A SkinVision a bőrrák kialakulásának megelőzésére összpontosít, így elsősorban ezzel kapcsolatos tanácsokat oszt meg a felhasználóval az applikáción keresztül a szűrési lehetőség mellett.
Az elmúlt öt hónapban Magyarországon TB-támogatott formában érhették el a felhasználók az AIP Derm szolgáltatásait, ez azonban a jövőben változni fog. Kovács elmondta, hogy céljuk a rendszer további fejlesztése és bővítése, és ősztől szeretnék minél szélesebb kör számára elérhetővé tenni a szolgáltatást. A döntéseket viszont továbbra is az orvosok kezében hagynák, ami erőforrás- és költségigényes megoldás. „Lenne lehetőség arra, hogy igény szerint az algoritmus által javasolt diagnózisokat kérje le a felhasználó, ami olcsóbb szolgáltatási opció. De hosszú távon a cél inkább az, hogy a szakemberek döntsenek arról, hogy kinek milyen kezelésre van szüksége a diagnózis alapján. Így inkább orvostechnikai eszközként tekinthetünk az ilyen algoritmusokra” – mondta. Hozzátette ugyanakkor, hogy 2023 végéig elkészül a szoftver továbbfejlesztett változata, amelyben már lesz lehetőség az „orvosmentes” diagnózis megtekintésére is, ami a probléma jellegétől függően előkészíthet egy konzultációt.
Kapcsolódó cikkek a Qubiten:
Már a távbőrgyógyászat várólistája is betelt
A Semmelweis Egyetem támogatásával működő AIP Derm távgyógyászati szolgáltatása napok óta elérhetetlen a későn ébredő páciensek számára.

Mától élesben vetik be a bőrbetegségeket felismerő mesterséges intelligenciát a Semmelweis Egyetemen
Felállítja a diagnózist, receptet ír, és ha kell, személyes konzultációra egyeztet időpontot a Semmelweis Egyetemen mától munkába állított bőrdiagnosztikai szoftver.

Az isten háta mögötti Ruandában csodát tettek az egészségüggyel
25 évvel a népirtás után drónok szállítják a vért, és mobilon diagnosztizálják a betegeket a közép-afrikai Ruandában, ahol húsz év alatt több mint megduplázódott a várható élettartam. Hogyan ment végbe az afrikai egészségügyi csoda?