Imre Ruben meddőségi specialista: „Amíg petesejt van, remény is van”

Végsőkig elkeseredett, gyakran rövid idő alatt beavatkozások tucatjain átesett nők ezreinek, meddő párok százainak, valamint a meddőségi ellátásban dolgozó orvosoknak és más szakembereknek jelentene kevesebb kudarcot és a jelenleginél lényegesen nagyobb arányú sikert, ha a meddőségi ellátás nem futószalagon tolt eljárások monoton egymásutániságát jelentené, hanem személyre szabott ellátást.
A Qubit podcastjának vendégével, Imre Ruben szülész-nőgyógyásszal, a budapesti Istenhegyi Géndiagnosztika Meddőségi Centrum vezető specialistájával egyebek mellett arról beszélgettünk, hogy nemcsak a 2022-ben teljes mértékben államosított meddőségi klinikákon, hanem az egész ellátási láncon is múlik, hogy a meddőségi klinikákra sokszor olyan pácienseket küldenek, akiknek a teherbeesési nehézségeit az általános szülészeti és nőgyógyászati ellátás keretein belül is meg lehetne oldani. Így azonban akarva-akaratlanul elveszik a helyet és az időt azoktól, akiken már valóban csak a speciális, kizárólag a meddőségi klinikákon hozzáférhető ellátás tud segíteni.
Ennek fényében Imre doktor nem tartja rossz ötletnek azt az idén januári bejelentést, miszerint nyolc meddőségi szakambulanciát hozna létre a kormány a megyei kórházak nőgyógyászati osztályain. Más kérdés, hogy mindennek Imre doktor szerint csak akkor lenne értelme, ha ezeken az ambulanciákon a meddőségi ellátásban képzett szakemberek vizsgálnák meg a hozzájuk fordulókat, amihez viszont speciális szakképzésre lenne szükség, mert az általános szülészeti-nőgyógyászati ellátásban tanultak és tapasztaltak nem biztosítanak elegendő tudást a speciális meddőségi problémák kezeléséhez. Imre doktor szerint az egészségügyi államtitkár ígérete szerint még idén létrehozandó megyei szakambulanciák akkor működnének jól, ha megfelelő diagnózist állítanának ki a meddőség pontos okáról, és azokat a terhességet ellehetetlenítő akadályokat, amiket a helyi nőgyógyászati ellátás szintjén meg tudnak oldani – például egy esetleges méhpolip eltávolítását vagy a petevezetékek nem megfelelő átjárhatóságának kezelését –, helyben kezelnék, és ezek a viszonylag könnyedén kezelhető esetek nem is kerülnének a meddőségi klinikákra.
Podcastunkat hallgasd alább:
Az epizód elérhető Spotify-on, Google Podcasts-on, Apple Podcasts-on, sőt RSS-ben és egyre több csatornán, iratkozz fel!
Mint arról korábban részletesen írtunk a Qubiten, nyilvánosan hozzáférhető, megbízható adatsorok hiányában nem egyszerű a Magyarországon kizárólag állami intézményekben végzett asszisztált reprodukciós kezelések sikerrátáját pontosan belőni. A Belügyminisztérium által nemrégiben közzétett adatokból azonban kiderül, hogy 2021-ben – minden korosztályt figyelembe véve – 12 237 meddőségi eljárásra 2035 élveszületés jutott, vagyis a sikerráta mindössze 16 százalék volt. Ez pedig még el is marad a 2020-as 18 százalékos, valamint a 2019-es és a 2018-as 19 százalékos sikeraránytól. Ehhez képest az Európai Humán Reprodukciós és Embriológiai Társaság (ESHRE) legfrissebb adatai szerint Európában 2019-ben az in vitro fertilizáció (IVF), vagyis a lombikbébi beültetésének sikeressége átlagosan (minden életkorra elosztva) 34,6 százalék, az inszemináció hatékonysága pedig 32,1 százalék volt. Régiós összehasonlításban sem remekel Magyarország: Csehországban 30-45 százalék közé teszik a sikerrátát, Németországban ugyanezt 2021-ben 32,1 százalékra becsülték. Ugyanezek az arányszámok az Egyesült Államokban még magasabbak: az amerikai Reprodukciós Technológiai Társaság (SART) adatai szerint 2020-ban 35 éves kor alatt az IVF-kezelések átlagosan 54,5 százalékában született kisbaba, 35-37 év között 39,8 százalékban, de még 41-42 éves korban is 13,3 százalékra tették ezt az arányt.
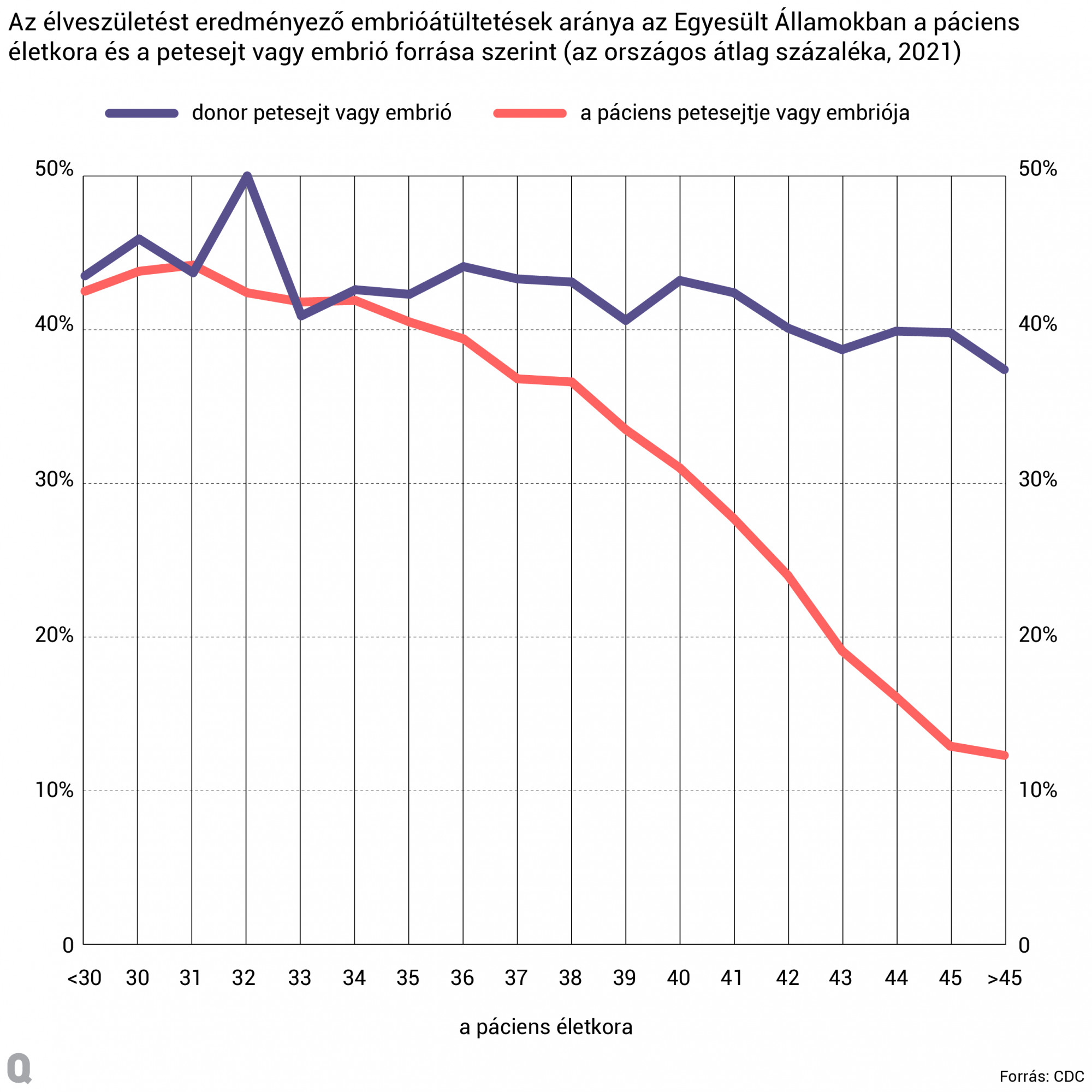
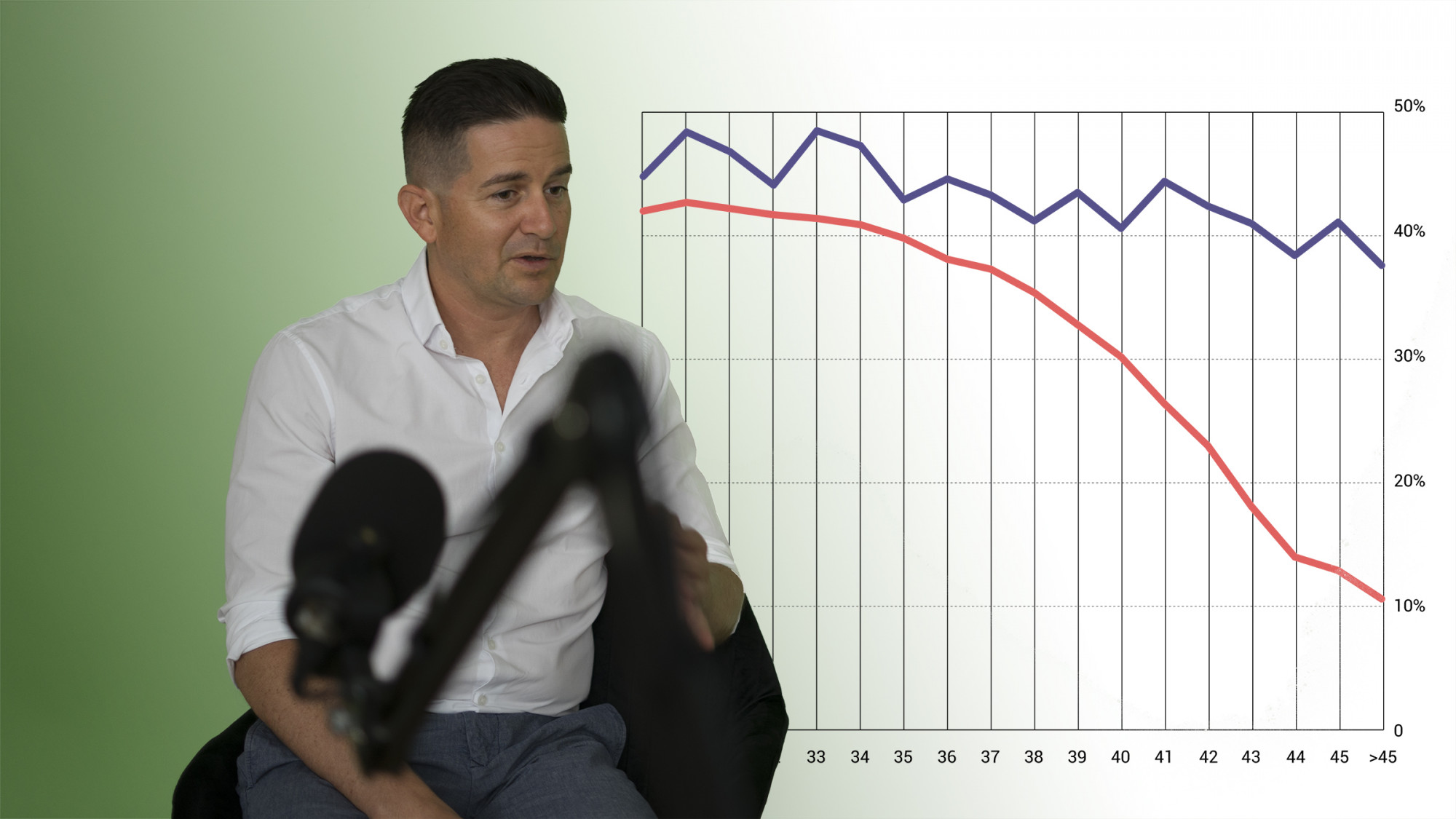
40 felett már minden hónap számít
Eddig sem sikerült, és Imre doktor szerint a jövőben sem lehet majd azzal javítani a kezelések sikerrátáját, hogy a ciklusszámot, vagyis az elindított IVF-protokollok számát növelik a végtelenségig, anélkül, hogy a szakemberek számát jelentősen növelnék vagy az infrastruktúrát látványosan fejlesztenék. Az ma is csak egy mítosz, hogy Magyarországon ingyenesen hozzáférhet mindenki a meddőségi kezelésekhez. Egy-egy protokoll során számtalan olyan orvosi vizsgálatra, kiegészítő kezelésre lehet a pároknak szükségük, amire az állami egészségügy általános rossz állapota miatt olyan hosszan kellene várakozniuk, hogy egy olyan időérzékeny eljárásnál, mint a lombikbébi-program, sokan nem engedhetik meg maguknak, hogy kivárják, amíg mindenhová megkapják az időpontokat.
Különösen a 35 évesnél idősebbek esetében igaz, hogy a vizsgálatok többségét magánintézményekkel végeztetik, vagyis a teljes kezelés egy részéért végül fizetnek. 35-37 éves kor után ugyanis már nemcsak a spontán teherbe esés esélye csökken exponenciálisan, hanem a vetélések valószínűsége is meredeken nő. Ha az asszisztált reprodukciós eljárások túlságosan elhúzódnak, a párok ilyenkor már azt kockáztatják, hogy túlságosan lecsökken az esélye arra, hogy a nő a saját petesejtjei felhasználásával szüljön. Bár elméletben Magyarországon is lehetne petesejtet adományozni, a gyakorlatban ez szinte soha nem valósul meg, hiszen mint Imre doktor mondja, „mivel ellenszolgáltatás nem nyújtható, nincs olyan nő, aki ingyen vállalkozna arra, hogy magába szúr egy rakat gyógyszert, altatásban leszívnak tőle tíz petesejtet, és azt mondják neki, hogy köszönjük szépen”.
A külföldi meddőségi klinikák nemcsak abban különböznek a magyarországiaktól, hogy a környező országokban, például Szlovákiában, Csehországban, Ausztriában akár petesejtdonorok közül is lehet szükség esetén választani. Imre doktor szerint azoknál a pároknál, ahol a potenciális szülők 40 éves koruk körül vannak, minden egyes felesleges várakozással, nem elég körültekintő beavatkozással vagy nem kellően alapos kivizsgálással eltelt hónap drasztikusan csökkenti a siker esélyét. Nem feltétlenül elég például, hogy az embriót sikeresen létrehozzák az anya testén kívül, majd gyógyszerekkel felkészítsék a méh nyálkahártyáját annak befogadására.
Az eljárások sikerrátáját Imre doktor szerint jelentősen növelné például, ha azt is egészen pontosan meghatároznák előre, hogy hová ültessék be az embriót. Ez a lépés azonban a magyarországi ellátásban csak a legritkább esetekben történik meg, miközben a külföldi klinikákon, különösen a 40 feletti páciensek esetében magától értetődő. Emellett külföldön lehetőség van a létrehozott embrió genetikai vizsgálatára is, amit Magyarországon nem végeznek el. Csakhogy így olyan embriókat is visszaültetnek, amiket teljesen felesleges, mert nem tudnak sikeresen beágyazódni és megmaradni. Külföldre hajtja a pácienseket a külföldi klinikák technológiai háttere is, például mert egyedi embriókultivációt végeznek, ami egy 40 feletti nő esetében a siker kulcsa lehet. A lényeget Imre doktor úgy foglalta össze, hogy „amikor megkérdeztem egy páciensemtől, hogy mi volt más külföldön, annyit mondott, hogy minden”.
Kapcsolódó cikkek a Qubiten:

A környező országok tárt karokkal várják a meddő párokat, akiket a családbarát Magyarországon cserben hagy a rendszer
Mióta államosították a meddőségi klinikákat, nőttek a várólisták, többnyire futószalagon zajlanak az eljárások, a rendszerben túlterhelt orvosok és asszisztensek dolgoznak, és kevesebb mint feleakkora eséllyel születik a folyamat végén gyerek Magyarországon, mint Európában.

Hogy diagnosztizálnák az endometriózist egy olyan állami szakrendelőben, ahol még az ultrahangkészülék sem kötelező felszerelés?
Csak Magyarországon 200 ezer nőt érint, vagyis egyértelműen népbetegségnek számít, de az endometriózisban szenvedőknek egy jelentős része mégsem feltétlenül jut sem diagnózishoz, sem ellátáshoz – mondja podcastunkban Telek Tamás szülész-nőgyógyász.

Dajkaterhességtől a méhátültetésig: az anyaságért való küzdelem etikája
A méh hiánya ma már nem jelenti az anyaság reményének elvesztését, számos út áll azok előtt, akik gyermekhez szeretnének jutni: béranyaság, dajkaterhesség, méhátültetés, sőt mesterséges méh. E megoldások között azonban nemcsak biológiai, orvosi és jogi, hanem etikai különbségek is vannak.