5 életbe vágó kérdés a koronavírusról, amikre még mindig nem tudjuk a választ

Több mint száz napja, hogy a SARS-CoV-2 koronavírus itthon is alaposan felforgatta a hétköznapjainkat. Sokan sokféleképpen éltük meg ezt a lassan három és fél hónapot, és míg az itthoni alacsony esetszám bizakodásra adhatna okot a jövőre vonatkozóan, elég az Egyesült Államok déli államait, vagy épp a németországi új eseteket megnézni, hogy lássuk, igazából még felkészültnek tekinthető járványügyi rendszerek sem tudnak mindig úrrá lenni a helyzeten. Épp ezért a sajtóban megszólaltatott szakértők szerint nem is az a kérdés, hogy ősszel-télen lesz a megbetegedéseknek új hulláma, hanem, hogy az mikor fog kezdődni, és amiről beszélnünk kellene, hogy tehetünk-e ésszerű előkészületeket.
Az ésszerű itt fontos szemponttá válik, hiszen a hosszabb-rövidebb karantén mindenütt arra volt hivatott, hogy időt nyerjünk, és olyan védekezési stratégiát dolgozzunk ki, amely csak a szükséges mértékben forgatja fel a társadalom és gazdaság működését. Egy ilyen védekezési stratégia felméri a kockázatokat, és azok függvényében lehetővé tesz olyan tevékenységeket, amelyek talán nem számítanak létszükségletnek, mégis fontosak nekünk. Nem a COVID-19 az első olyan világjárvány, ahol oltás hiányában ésszerű védekezési stratégiák kidolgozásával és bizonyos tevékenységek kockázatának világos kommunikálásával kell elérnünk, hogy a betegségek ne terheljék túl az egészségügyet, és külön odafigyelésben részesüljenek azok, akik a legnagyobb kockázatnak vannak kitéve. Az AIDS esetében pontosan látszott, hogy milyen fontos szerepe van a komplex megelőzésnek: a megfelelő felvilágosításnak, a folyamatos szűrésnek és annak megakadályozásának, hogy a betegséget okozó HIV vírus terjedni tudjon. Ezek az eszközök most is rendelkezésünkre állnak (például egyre nyilvánvalóbb, hogy a maszkok széleskörű viselése az egyik legfőbb eszközünk lehet) és bizakodhatunk abban is, hogy belátható időn belül használható oltások válnak elérhetővé.
De így is van néhány olyan kérdés, ahol még mindig nem rendelkezünk elegendő ismerettel, pedig az említett ésszerű védekezési stratégiához ezekről minél pontosabb adatokra lenne szükségünk. Az alábbiakban összegyűjtöttünk ötöt ezek közül.
1. Mi a fertőzések pontos dinamikája?
Látszólag kevés közös van egy kóruspróbában, egy húsüzemben, egy call centerben és egy egyházi rendezvényben. Mégis, már a a legelső vizsgálatok azt mutatták, hogy ezek voltak a fontos gócpontjai a vírus későbbi terjedésének. A járványgócok kialakulásának feltérképezése alapvetően fontos minden későbbi szabályozási és járványügyi döntés előkészítésében, és ebből a szempontból az elmúlt pár hét eredményei fontos hangsúlyváltást hozhatnak a szemléletünkben.
Az első lényeges felismerés, hogy a járvány terjedése a fertőzött személyek csak kis részéhez köthető. Mindez nem változtat azokon a becsléseken, hogy a kezdeti óvintézkedések nélkül átlagosan egy fertőzött 2,5-3 másik személyt tudott megfertőzni. De egy ilyen átlagérték kijöhet úgy is, hogy minden fertőzött két vagy három másik személyt fertőz meg, és úgy is, hogy bár a legtöbben nem fertőznek meg senkit, akik esetleg mégis, azok „szuperfertőzők”, és nagyon széles körben adják tovább a vírust.
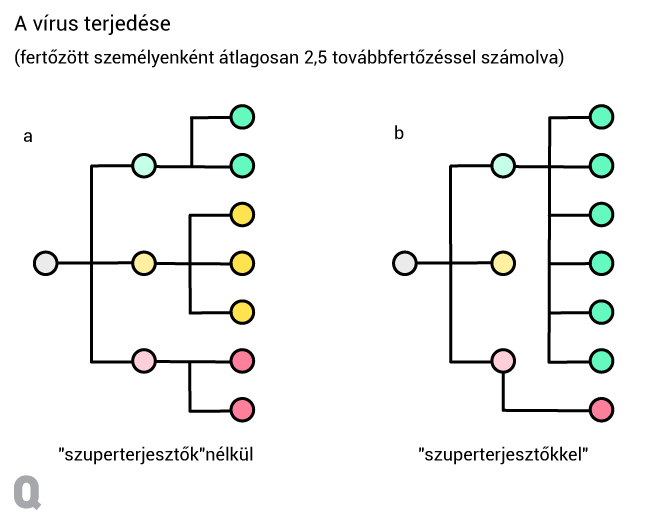
Úgy is lehet gondolni erre, mint amikor nyáron egy száraz erdőben tábortüzeket gyújtanak a kirándulók. Bár mindegyik magában hordozza a tűzvész lehetőségét, a legtöbből nem lesz az, részint mert megfelelően eloltják, részint mert szerencsésen elalszik magától. De elég, ha egyetlen tábortűz utat talál az erdő aljnövényzete felé, és máris kész a baj. És bár egyes tűzgyújtásokról nem tudjuk megjósolni, hogy lesz-e belőlük gond, vagy sem, intuitíve is érezzük, hogy minél több tábortűz gyúlik, annál nagyobb az esélye, hogy valamelyik elszabadul.
A kaliforniai kóruspróba, a koreai „31-es beteg” Daegu tartományban, majd a szöuli bulinegyed gócpontja egy ideig extrém példáknak tűnt a járvány terjedésében. Azonban az utóbbi hetek szisztematikusabb felmérései, így izraeli és hongkongi adatok azt mutatják, hogy a fertőzöttek mindössze 10-20 százaléka lehet felelős az új fertőzések kialakulásáért. Amikor még csak a korábbi anekdotikus adatokra hagyatkozhattunk, ez a dinamika inkább kivételnek tűnt, és az implicit feltételezés az volt, hogy ezek a szuperterjesztők valamiben különlegesek. Ma már inkább tűnik az valószínűnek, hogy egy-egy szuperterjesztő esemény tesz valakit szuperterjesztővé.
A kóruspróbák, hentesüzemek, call centerek, illetve bárok és az egyházi szertartások viszonylag keskeny, de annál fontosabb közös halmaza, hogy zárt térben emberek hangosan beszélnek-énekelnek, azaz olyan tevékenységet végeznek, ami elősegíti a vírus terjedését. Az ének, tüsszentés és hangos beszéd segíti a vírus kijutását a szervezetből, és ahogy egy zárt helyiség akkor is fokozatosan megtelik füsttel, ha csak 1-2 ember cigarettázik benne, megfelelő szellőzés hiányában ugyanúgy nő meg a vírusrészecskék koncentrációja és a fertőzés veszélye is.
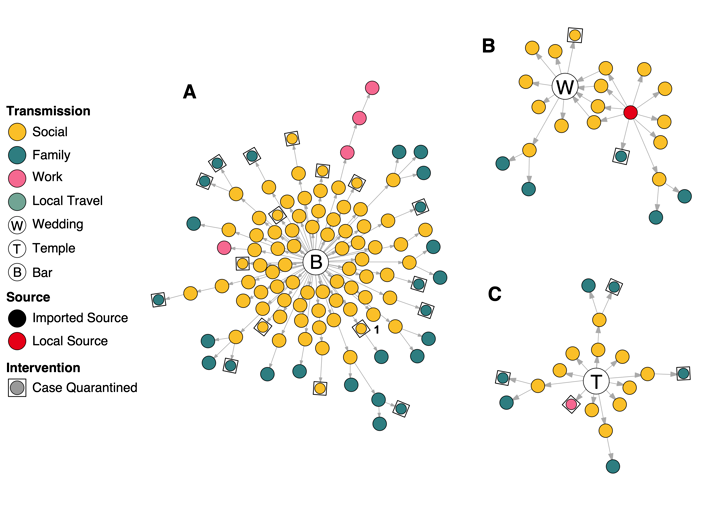
Japán becslések szerint tizennyolcszor valószínűbb zárt helyiségben megbetegedni, mint kültéri helyszínen. Ez persze nem jelenti azt, hogy utóbbi esetében lehetetlen: egyelőre úgy tűnik, a Missouri állambeli Ozark-tó közelében megrendezett fesztivál következtében nem jött létre újabb járványklaszter, de több jel is arra mutat, hogy az angliai Cheltenhami Fesztivál viszont hozzájárult a brit helyzet súlyosságához, és az első olasz gócpont, Bergamo esetében is kulcsfontosságú lehetett az Atalanta-Valencia Bajnokok Ligája-mérkőzés.
2. Van-e a megbetegedéseknek genetikai komponensük?
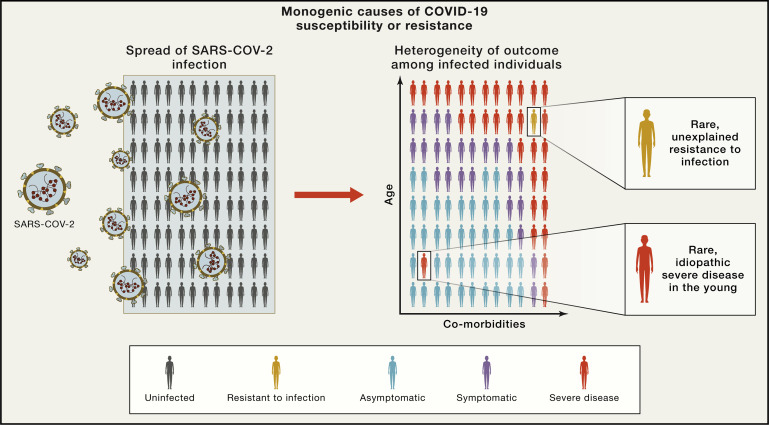
Az elmúlt hónapokban sokat hallottunk az úgynevezett alapbetegségekről, olyan egészségügyi problémákról, amelyek sokkal súlyosabbá teszik a COVID-19 betegség lefolyását. Az eddigi talán legpontosabb felmérést az általános kockázati tényezőkről a brit NHS adatai alapján a Ben Goldacre által vezetett OpenSAFELY konzorcium végezte. Ez elsősorban megerősítette azon alapbetegségek és környezeti faktorok szerepét, amelyekről már korábban is volt sejtésünk, és amelyek viszonylag konstansnak tűnnek az egyes országok és kontinensek között. Így a cukorbetegség, az elhízás, illetve bármilyen immunszupresszió ugyanúgy súlyosbító tényező itthon, mint Kínában vagy az Egyesült Királyságban. És hát az életkor kiemelt szerepe is világosan látszik minden ország halálozási adataiban.
Ugyanakkor azt is lehet látni, hogy ezek mellett kell lenniük egyéb, valószínűleg genetikai tényezőknek, amelyek miatt egy-egy kategórián belül is nagyon szórhat, ki mennyire súlyosan betegszik meg. Voltak olyan lélegeztetőgépre kerülő betegek, akik fiatalok, jó kondícióban voltak, és nem volt alapbetegségük, de voltak olyan idős személyek is, akik fertőzöttekkel való ismételt érintkezés után sem betegedtek meg.
Hogy megértsük, milyen genetikai okok állhatnak ezeknek a különbségeknek a hátterében, szükséges, hogy sok beteg genetikai állományát legalább felületesen meghatározzuk. És ha kellő mennyiségű információnk van, akkor ki lehet olvasni a halmazból, hogy a genom mely pontjain, milyen géneknek mely variánsai azok, amelyek befolyásolják a betegség lefolyását. A közelmúltban elindult COVID-19 Human Genetic Effort (CHGE) és COVID-19 Host Genetics Initiative egyaránt ezt szeretné vizsgálni, de számos egyéb vizsgálat is folyik a témában.
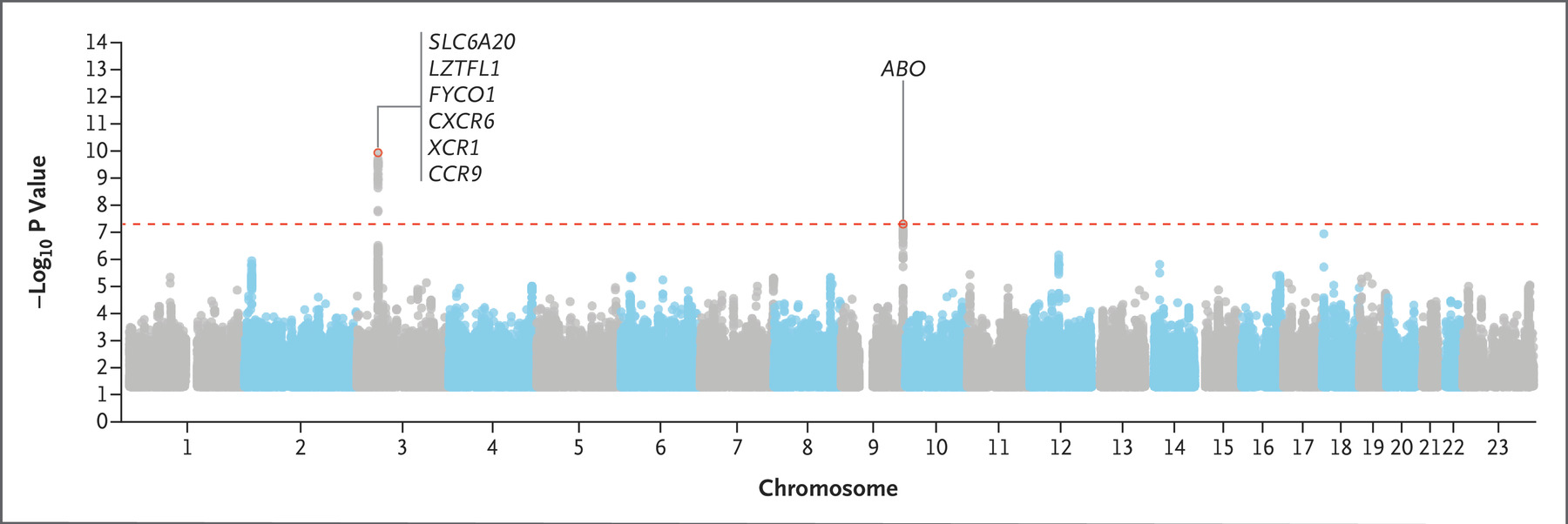
Az első eredményeket a napokban hozták nyilvánosságra, és ezek szerint már az eddigi minták is elegendőek voltak ahhoz, hogy pár nagyobb hatású génvariánst azonosítsanak a brit populációban és a spanyol és olasz betegekben is.
Ezek közül talán a legfontosabb a vércsoportokhoz kapcsolható, és azt mutatja, hogy az A vércsoportú betegek kockázata nagyobb, mint a 0-s vércsoportúaké. Hasonló megfigyelések korábban már Kínában is születtek, és a 23andme cég saját felmérése is erre jutott. Bár a pontos választ nem tudjuk, a kapcsolat létét és fontosságát mutatja, hogy ezt a korrelációt korábban már a klasszikus SARS vírus esetében is kimutatták.
Nem ennyire kiemelkedő, de fontosnak tűnik a 3. kromoszóma egy régiója, ahol olyan gének is vannak, amelyek termékei a vírus által megkötött sejtfelszíni ACE2 fehérjével vannak kapcsolatban, illetve az immunsejtek kommunikációját befolyásolhatják. A brit eredmények egy elsősorban zsírbioszintézisben fontos apoliprotein (APOE) egyik ritka variánsának a szerepét is sejtetik, bár itt is csak találgatunk, hogy feltehetőleg a fehérje egyéb, gyulladáshoz kapcsolható funkciói lehetnek fontosak.
Itt kell megemlíteni, hogy genetikai szempontból a legnagyobb hatása a betegség kimenetelére nem egy egyszerű génvariánsnak van, hanem egy kromoszómának. Konkrétan az Y kromoszómának, hiszen minden egyes érintett országban lényegesen nagyobb a férfiak esetében a COVID-19-ből adódó halálozási arány, mint nőkben. Hogy miért, az rejtély. Vannak használható hipotéziseink, például az, hogy az öregedő férfiak immunrendszere másképp reagál a fertőzésekre, mint a velük egykorú nőké, és a különbségek pont a COVID-19 egyik okának tartott citokinvihart erősíthetik fel. De egyelőre ezek csak találgatások, perdöntő bizonyítékok nincsenek.
3. Mi a gyerekek szerepe a járványban?
Sokaknak biztosan meglepő lesz, hogy erre az alapvető kérdésre nem tudjuk a választ, és így igazából arról is csak homályos fogalmaink vannak, hogy mekkora lehet a gyermekintézmények szerepe a vírus terjedésében. Nem véletlen tehát a bizonytalanság, hogy kinyissanak-e az iskolák és óvodák, és ha igen, milyen feltételek mellett.
Az információhiány magyarázata, hogy a legtöbb szisztematikus felmérésből kimaradt a legfiatalabb korosztály, ahogy a hazai H-UNCOVER is csak a 14 év feletti korosztályt érintette. Ez nem teljesen meglepő, hiszen a gyerekek esetében nem értelmezhető az az önkéntesség, az adatvédelmi protokollok is sok helyen erősebbek, és csak kevés szülő hajlandó alávetni a gyermekét a kényelmetlen mintavételi procedúrának. Ez lehet az oka annak is, hogy az elvileg ideális felmérési terepnek tekinthető, koronavírus-védekezésben némileg különutas Svédországban sem végeztek ilyen vizsgálatokat. Így leginkább a találgatás és egyedi esetek mérlegelése marad, de ezek csak növelik a zavart. Így történhet meg, hogy miközben a svéd főepidemiológus információi szerint nem voltak gócpontok iskolában, több svéd város helyi újságja is beszámolt ilyenekről. Franciaországban és Izraelben a korábbi, optimizmusra okot adó adatok alapján kinyitottak iskolákat, de most a megugró COVID-19 esetszámok miatt újból többet ismét be kellett zárni.
Két olyan nagyobb figyelmet érdemlő tanulmány született, amelyekben egyáltalán megpróbálják feszegetni a gyerekek fertőzhetőségének kérdését. Az egyik egy kínai cikk, ahol fertőzött családtagok mellett vizsgálva a gyerekeket azt találták, hogy ugyanolyan valószínűséggel elkaphatják a vírust, mint a család egyéb, felnőtt tagjai – de ez értelemszerűen kevés támpontot ad arról, hogy a gyerekek maguk mennyire lehetnek fertőzők, illetve az iskolák ugyanúgy lehetnek-e járványügyi gócpontok, mint más szociális intézmények. A másik a H-UNCOVER angol megfelelője, a COVID-19 Infection Survey pilotprogramja. Ezek az adatok ugyan még nem tekinthetők véglegesnek, de arra utalnak, hogy a gyerekek fertőződöttségének aránya nem különbözik a felnőttekétől.
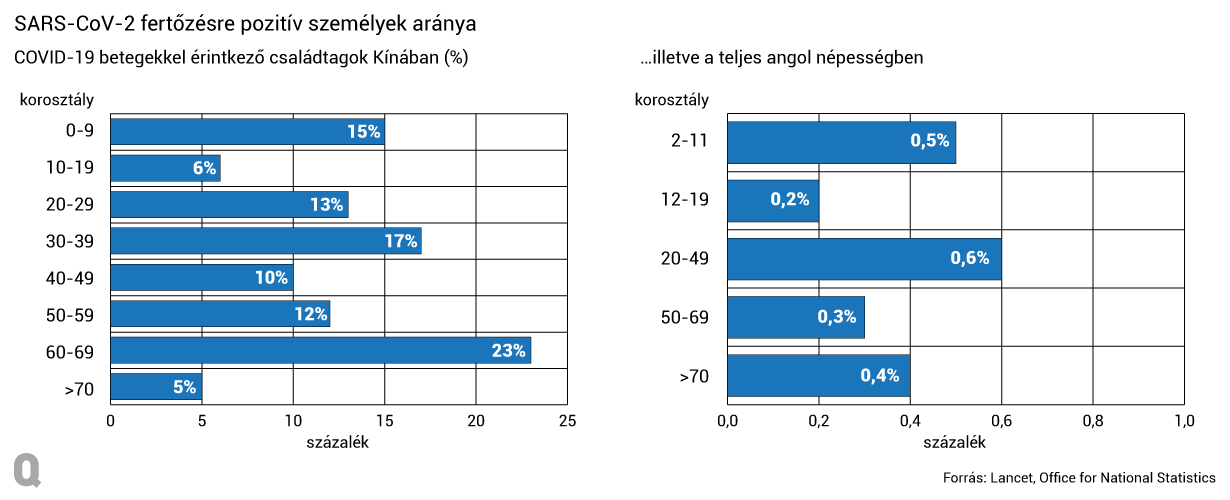
A kérdést nyilván az is bonyolítja, hogy a vírus jelenlétét detektáló PCR-alapú tesztek csak a vírus örökítőanyagát mutatják ki, arról nem tudnak információval szolgálni, hogy ezek valóban fertőzőképes részecskékből származnak-e. Hogy ez miért lehet probléma, azt jól mutatja a koreai járványügyi hivatal közelmúltbeli felmérése, ahol olyan embereket vizsgáltak meg, akik kórházi kezelés után (vagyis hetekkel e fertőzést követően) is pozitív PCR-teszteket produkáltak, és esetükben egyszer sem sikerült valóban fertőzőképes vírust izolálni. Így még az sem zárható ki, hogy a PCR-el fertőzöttnek tűnő gyerekek a valóságban nem adják tovább a vírust.
Amit az eddigi adatokból biztosan leszűrhető: a gyerekekben sokkal kevésbé alakul ki megbetegedés. Ez nem kis dolog, hiszen rengeteg olyan vírus létezik, ami nem kíméli őket, és ezeknél pontosan dokumentált a terjedés a gyerekközösségekben (gondoljunk csak arra, hogy hetven éve a poliojárvány közepén az aggódó szülők nem engedték le a gyerekeket az utcára játszani).
Arról konszenzus van, hogy a fiatal és idős korosztály tüneteinek eltérő súlyosságáért az immunválasz különbözősége okolható. Az immunrendszer alkotóelemeinek összeteétele jól dokumentálhatóan változik az évek múlásával, de van egy további tényező, ami talán eddig kevesebb figyelmet kapott: az úgynevezett T-sejtes immunválasz, amelynek esetében elképzelhető a más koronavírusokkal való találkozás apropóján kialakuló keresztreakció.
Amikor még csak Kínában tombolt a vírus, már akkor felmerült, hogy a gyerekek azért nem nagyon mutatnak tüneteket, mert a népességben egyébként szabadon kóborló, télen gyakran „meghűlést” okozó további négy emberi koronavírus inkább fordul meg bennük, és emiatt ők valahogy védettek. Mivel ezután hetekig az immunrendszer B-sejtjei által termelt ellenanyagok kimutatása körül forogtak a tesztelési protokollok, kicsit kevesebb figyelem jutott a legalább ennyire fontos T-sejtekre. Ezek kicsit más módon veszik észre a patogének jelenlétét, de legalább annyira fontosak a hatékony immunválasz szempontjából. Márpedig a jelek szerint az egyéb koronavíursokkal való találkozás az esetek egy jelentős részében hatékony T-sejtes immunválaszt hozott létre a SARS-CoV-2 ellen is.
4. Vannak-e hosszú távú szövődményei a COVID-19-nek?
Az egészségügyi rendszerek az elmúlt hetekben, hónapokban érthető okokból a súlyos COVID-19 betegek életben tartására koncentráltak. De sokasodnak a jelek, amelyek arra mutatnak, hogy a betegség nem zárul le azzal, hogy valakit levesznek a lélegeztetőgépről, és kiengedik a kórházból. A betegség utáni negatív PCR-tesztek, vagyis a vírus legyőzése sem a vége a történetnek. Sőt, egyre több olyan esetről tudunk, ahol a kórházba be sem kerülő embereknek hetekkel, hónapokkal később sincs elég erejük ahhoz, hogy élhessék hétköznapi életüket.
Ez talán most a járvány egyik legrejtélyesebb fekete doboza: olyan terület, ahol még nincsenek szisztematikus felmérések és elemzések. Egyes betegek történeteit halljuk (az Atlanticben Ed Young, a Voxon Lois Parshley gyűjtött néhányat össze), de fogalmunk sincs arról, hogy ez milyen arányban érinti a betegeket, melyik korosztályokat érinti, és egyáltalán miért következik be.
Az elhalasztott egyéb kórházi kezelések nyomán kialakuló komplikációk és a szociális elszigeteltség vagy járvány miatt kialakuló szorongásos tünetek mellett ez szintén olyan fontos ismeretlen, amelynél nincsenek kapaszkodóink annak megítéléséhez, hogy mekkora a probléma valódi mérete.
5. Lehet-e szerepük a (házi)állatoknak a járványban?
A háziállatok a karanténidőszakban sokaknak jelentettek lelki támaszt, és nem is igazán merült fel, hogy esetleg kockázatot jelenthetnek. Pedig ahogy már a járvány kezdeti szakaszában nyilvánvalóvá vált, a vírust nem érdeklik a fajhatárok, és számára potenciális gazdaszervezetnek minősül minden olyan élőlény, amelynek megfelelő, a vírus által megköthető ACE2 fehérjéje van.
Ennek megfelelően tulajdonképpen nem volt meglepő, amikor már a járvány első heteiben érkeztek hírek arról, hogy különböző háziállatok is megfertőződtek. Az elmúlt hetekben így az is lényegessé vált, hogy megértsük, mely fajokban tud majd „elrejtőzni” a vírus, hiszen ezek kapcsolata az emberekkel mind potenciális fertőzésgócok kialakulását eredményezheti.
A vírusreceptroként működő ACE2 fehérje szerkezete alapján meglepően sok állat esetében merülhet fel, hogy SARS-CoV-2 rezervoárként működhetnek. Egy május elején publikált preprintben azt vizsgálták, hogy alkalmas-e a különböző fajok ACE2 fehérjéje arra, hogy vírusreceptorként működjön, és 49 tesztelt emlősfajból 45 esetében igen volt a válasz. A teve, a szarvasmarha, a disznó és a nyúl esetében egy másik tanulmány is megerősítette ezeket az eredményeket, bár egy ilyen laboratóriumi vizsgálat még mindig nem jelenti azt, hogy ezek az állatok természetes körülmények között is meg tudnának fertőződni, azt meg pláne nem, hogy embereket is vissza tudnának fertőzni a vírussal.

Ugyanis minden faj egy picit más ökoszisztémát jelent a vírusnak, egy olyan „szigetet”, amihez adoptálódnia kell, és azok a változások, amelyek ezt lehetővé teszik, gyakran pont az emberi fertőzés esélyét csökkenthetik. (Laboratóriumi, megfertőzött sejttenyészetek vizsgálta is azt mutatja, hogy olyan mutációk jelennek meg, amelyek az adott közegben hatékony szaporodást biztosítják.)
Egyelőre csak viszonylag kis számú faj, például az aranyhörcsög, a nyérc, a menyét, a macska, a makákó és a kutya esetében bizonyították, hogy a vírus valóban megfertőzi őket és hatékonyan szaporodik bennük, esetleg az állatok közt terjed is. Az idáig rendelkezésre álló adatok csak a nyércek esetében igazolták, hogy az állatban szaporodó vírus vissza tudta fertőzni az embert.
Az eddigi ismeretek tehát nem adnak okot pánikra, de azt sem teszik lehetővé, hogy nyugodtan hátradőljünk.
A szerző genetikus, korábbi írásai itt olvashatók.
Kapcsolódó cikkek a Qubiten:

Zsúfolt plázákban, istentiszteleteken, húsüzemekben és kórházakban adják át a vírust a szuperterjesztők
A közös légtérben tartózkodás, a személyes érintkezés mellett a beszéd, az ének és a szapora légzés terjesztik a leginkább a koronavírust, derül ki az eddig megjelent tanulmányok összegzéséből. A maszkviselés erősen javallott, az iskolák bezárása viszont nem tűnik indokoltnak.
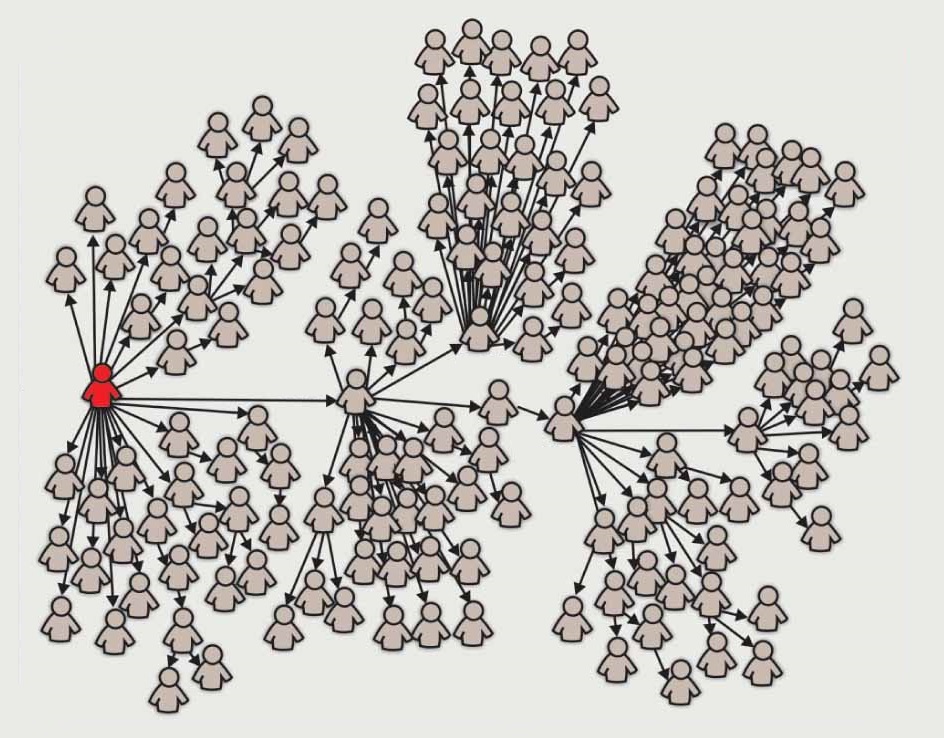
Egy maroknyi szuperterjesztő okozza a koronavírusos esetek túlnyomó többségét
A SARS-CoV-2 reprodukciós száma duplája lehet az eddig gondoltnak, vagyis sokkal nehezebb lehet elérni a nyájimmunitást, és a várt nyári esetcsökkenés is elmaradhat. A fertőzések 80 százalékát a betegek 10-20 százaléka okozhatja.

Helyes volt-e feloldani a karantént Magyarországon úgy, hogy több fertőzött volt, mint amikor elrendelték?
Kifejezetten irracionálisnak tűnhet, hogy a járványnak egy látszólag súlyosabb szakaszában feloldjuk azokat a korlátozásokat, amiket a járvány sokkal enyhébb szakaszában vezettünk be. Mi a magyarázat?

