A túlzott higiénia, az anyatej hiánya és a hűtőszekrény is okozhatja, hogy több ezer kisgyerek szenved gyulladásos bélbetegségben Magyarországon
Drasztikusan megemelkedett az elmúlt években a gyulladásos bélbetegségben (inflammatory bowel disease, IBD) szenvedők száma Magyarországon – a Semmelweis Egyetem múlt heti közleménye szerint jelenleg mintegy 60 ezer beteget tartanak számon. Súlyosbítja a helyzetet, hogy a betegség egyre fiatalabb korban alakul ki: már csecsemőket is kezelnek a kórházakban IBD-vel, és ma minden ötödik beteg gyermekkorú.
Számos kutató szerint a probléma gyökerét a fejlett társadalmak egészségtelen életmódjában érdemes keresni: a stressz, a dohányzás, a gyorséttermi ételek és az általában kevesebb rostot tartalmazó táplálkozás mind hozzájárulhat az olyan bélbetegségek kialakulásához, mint az IBD. Ide tartozik a hasmenéssel és alhasi fájdalmakkal járó Crohn-betegség vagy a colitis ulcerosa, a gyulladásos vastagbélbetegség. Ezeket a bélflóra, szaknyelven a bélmikrobiom összetételének megváltozása okozhatja gyerekeknél és felnőtteknél egyaránt.
Gyerekeknél 2-3 éves korig még tápszeres diétával kezelhető az IBD, viszont egy kutatás azt állapította meg, hogy a probiotikumoknak nincs jelentős hatása a gyerekek mikrobiomjának egészségére. Egyebek mellett ezt mondta Cseh Áron, a Semmelweis Egyetem Gyermekgyógyászati Klinikájának gyermek-gasztroenterológusa a Medipredict kedden megrendezett konferenciáján, ahol alapkutatók, klinikusok, orvostechnológiai szakértők és más kutatók számoltak be arról, hogy mit tudunk az utóbbi időben egyre fontosabbá váló mikrobiomról.
Mi az a mikrobiom?
„Olyan apró életközösség, ami mindenfelé megtalálható bennünk. Gombák, archeák, baktériumok, vírusok, amelyek az emberrel szimbiózisban élnek, és többen vannak, mint mi” – mondta előadásában Duda Ernő, a személyre szabott mikrobiom-elemzéssel és egészségügyi tanácsadással foglalkozó Medipredict alapítója, aki azt is elmondta, hogy az utóbbi néhány évben exponenciálisan növekszik a mikrobiommal foglalkozó kutatások száma és a terület iránti érdeklődés is.
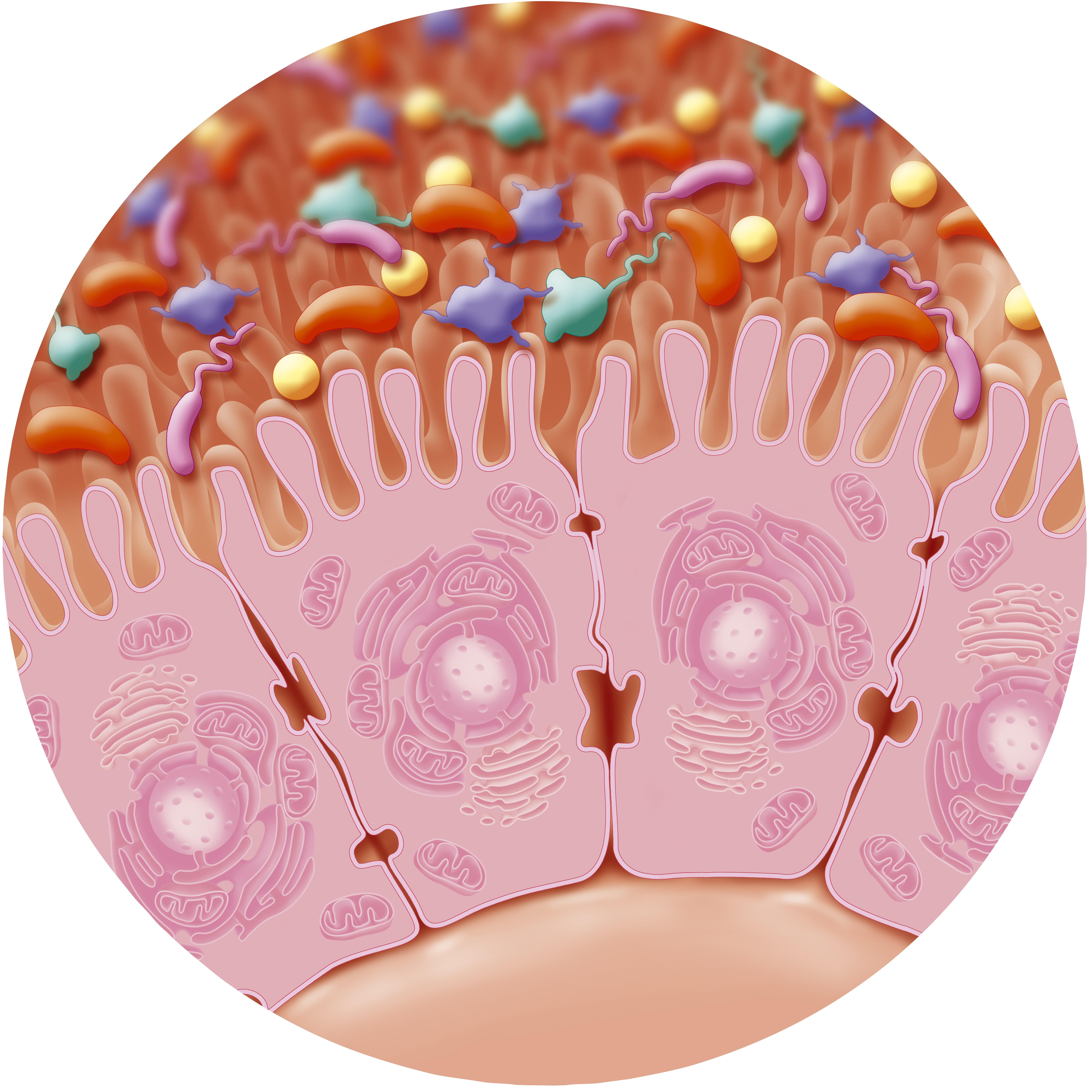
Kovács Krisztina, a HUN-REN Kísérleti Orvostudományi Kutatóintézet Molekuláris Neuroendokrinológiai Kutatócsoportjának vezetője adatokkal illusztrálta a mikrobiom jelentőségét. A velünk együtt élő, mikrobiomot alkotó fajok száma meghaladja a tízezret, és annak összetétele annyira egyedi, akár az ujjlenyomat. Ezeknek az életközösségeknek a nagy része, 95 százaléka lakozik a gyomorban és a bélrendszerben, és tömegük akár a két kilogrammot is elérheti. Sőt azon túl, hogy hozzátesznek a testsúlyunkhoz, az utóbbi időben a kutatók egyre több bizonyítékot találnak arra is, hogy a betegségek mintegy 90 százaléka hozható összefüggésbe ezzel az apró életközösséggel.
Mikrobiom-bél-agy-tengely és spermiumszám
Ahogy az is, hogyan fejlődik az agyunk vagy a memóriánk. Sőt még az is lehet, hogy ennek a csodálatosan sokféle mikrobiomnak köszönhetjük, hogy sikerült leigáznunk a bolygót. A széles körű hatások egyik eredője a szakirodalomban egyre bőségesebben tárgyalt, mikrobiom-bél-agy-tengelynek nevezett kétirányú kapcsolat: amelynek révén a bélrendszer és az abban lakozó mikrobiom hatást gyakorol a központi idegrendszerre. Vagyis például a stressztűrőképességre, a hiperaktivitásra, a depresszió vagy az autizmus kialakulására vagy épp a Parkinson-kór kezelésére.
Cseh szerint klasszikusan a bél-agy-tengely hibás működését feltételezik az olyan funkcionális gasztrointesztinális kórképek esetén, mint az irritábiis bél szindróma (IBS), de egyre több pszichiátriai és neurológiai kórkép esetén is is. Azt már 2004-ben kimutatták, hogy laboratóriumi körülmények között létrehozott, csíramentes kísérleti állatoknál a bélflóra teljes hiánya fokozta a stresszreakciót. A túlzott HPA (stressztengely) válaszreakció a bélflóra visszaállításával, például Bifidobacteriumokhoz tartozó mikrobák pótlásával vagy korai széklettranszplantációval helyreállítható.
Kovács arra hozott példát, hogy a bél-agy-tengelyen túl a mikrobiom más szervekkel is kétirányú kapcsolatban áll: az ő kutatócsoportja a mikrobiom és a reproduktív szervek közötti kapcsolatot igyekszik feltárni egereken végzett kutatásában. Elmondta, hogy az állatok hereszöveteit vizsgálva arra jutottak, hogy egy jelenleg szabadalmaztatás alatt álló probiotikum bélmikrobiomba juttatása kedvező hatással volt a spermiumszámra, és valamelyest növelte a tesztoszteron mennyiségét is.
Árthat a túlzott higiénia, a stressz, az étrend és a születés módja is, a hűtőszekrényről nem is beszélve
Az már korábbi kutatásokból is tudható, hogy a mikrobiom rendkívül összetett és egyedi életközösség, amelyre számos tényező hatással van. Összetételét befolyásolja a születés módja – a gyermek a szülőcsatornán keresztül találkozik először a mikrobiom jótékony hatású élőlényeivel, de ez császármetszés esetén elmarad –, az étrend, a stressz, a gyógyszerek, valamint a minket körülvevő természetes és mesterséges közeg is.
Egy kísérletben laboregerek és Washington közelében vadon élő egerek mikrobiomját hasonlították össze, és egészségesebb mikrobiomjuknak köszönhetően a vadon élő állatok sejtjei ellenállóbbnak bizonyultak a bélgyulladásból kifejlődő tumorokkal szemben. Cseh megerősítette, hogy a higiénia-hipotézis szerint a kora gyermekkori alacsony expozíció kisgyerekeknél is hozzájárul a túlzott immunválaszhoz, és jelentős tényező a gyulladásos bélbetegségek kialakulásakor. A hűtésilánc-hipotézis alapján pedig elmondta, hogy a hűtőberendezések széles körű elterjedése is megváltoztatta a baktériumflórát, és ez a fordulat az IBD-re jellemző kórokozóknak (Yersinia, Listeria) kedvezett.
A gyermek-gasztroenterológus az étrendről elmondta, hogy a kevesebb rostot tartalmazó nyugati diéta a rövid szénláncú zsírsavak szintjének csökkenését okozza, amelyek alapesetben a bél védelmét erősítik, és emellett szisztémás hatással van az agyra, a tüdőre, a májra vagy a zsírszövetekre. Az újszülöttek esetében azért is fontos az anyatej, mert olyan baktériumok forrása, amelyek megakadályozzák a kórokozók megtapadását, és elősegítik a hasznos mikrobák bélben való megtelepedését. Cseh szerint az anyatejből származó baktériumtörzsek potenciális probiotikumnak, a benne lévő oligoszacharidok pedig prebiotikumnak tekinthetők.
Két-három éves korra állandósul a mikrobiom
A gyerek-gasztroenterológus szerint a mikrobiom összetétele egy gyermek 2-3 éves korára állandósul, és aztán az ember egész életében erre az állapotra igyekszik visszaállni. A szülés után egy-egy antibiotikum-kezelés, diéta vagy a környezeti expozíció ugyanakkor negatív irányba befolyásolhatja a gyermek mikrobiomját.
Ha pozitívan igyekeznénk hatni a mikrobiomra, ezt egészséges életmóddal, diétával, széklettarnszplantációval, prebiotikumokkal (ezek a mikrobiomban élő fajok tápanyagai), probiotikumokkal (jótékony hatású élő mikroorganizmusok), szinbiotikumokkal (pre- és probiotikumok összessége) és posztbiotikumokkal (bakteriális eredetű metabolitok) tehetjük meg, míg célzott kezelése biomérnöki eszközökkel érhető el, például Fág-terápiával vagy már CRISPR-Cas9 génszerkesztéssel is.
Gyerekeknél IBD esetén 50-80 százalékban sikeresen alkalmazzák a tápszeres, exkluzív enterális táplálásnak, EEN-nek nevezett diétát. Ekkor 6-8 hétig csak tápszert ehetnek, és utána vissza tud állni a mikrobiomjuk a megfelelő működésre. Ez felnőtteknél már nem kivitelezhető: ők az orvos szerint már nem tudnak ilyen szigorú diétát tartani.
Kérdőjeles a probiotikum hatása
Cseh szerint meg kell fontolni a manapság népszerű és antibiotikumok mellé javasolt probiotikumok alkalmazását is. Bár a Európai Gyermekgasztroenterológiai, Hepatológiai és Táplálkozástudományi Társaság (ESPGHAN) ajánlja a tápszer mellé a pre- és probiotikumok bevitelét, de további vizsgálatokat javasolt a kérdésben. Az Allergológiai Világszervezet (WAO) a prebiotikumokat a nem csak anyatejjel etetett csecsemők táplálásakor javasolja, a probiotikumokat viszont csak ekcéma ellen ajánlották nem anyatejes csecsemőknek és rizikócsoportban lévő anyáknak.
Az ESPGHAN akut gasztroenteritisz és antibiotikumok kiváltotta hasmenésre javasolt bizonyos probiotikum-törzseket, a gyerek-gasztroenterológus azonban hozzátette, hogy a probiotikumok egyértelmű hatása a hasmenéses kórképeken túl nem bizonyított. Példaként említett egy kutatást, amelybe 886 gyermeket vontak be: esetükben két probiotikus törzs kombinációja nem csökkentette a gasztroenteritisz kialakulását.
Az anyatej jöhet, a poliszorbát 80 nem
Cseh elmondta, hogy IBD esetén csökken a mikrobiom diverzitása, például a Firmicutes baktériumok, valamint a rövid szénláncú zsírsav (SCFA) termelését végző, gyulladáscsökkentő hatású baktériumok jelenléte is, viszont megnő a mukolítikus, szulfátredukáló és más patogén baktériumok, például az invazív E.Coli baktériumok mennyisége.
A betegség kialakulásának pedig számos jól észlelhető kockázati tényezője létezik. Ilyen a csecsemőkorban beadott antibiotikum, az anya dohányzása, az anyatejes táplálás hiánya, valamint a családban előforduló IBD. Negatív hatással lehetnek az Omega-6 zsírsavak, az állati fehérjék és szénhidrátok, a nitrogén-oxid- és a kén-dioxid-alapú légszennyezés, a karboxi-metil-cellulóz (ez például az édesítőszerekben található vagy sütemények adalékaként adott E466 nevű, nátrium-karboxi-metil-cellulózban is megvan), és a poliszorbát 80. Csökkenthetik viszont a kockázatot az Omega-3 zsírsavak, a zöldség- és gyümölcs eredetű rostok, a magas cink- és D-vitamin-bevitel, valamint az anyatejes táplálás.
A Medipredict médiapartnere a Qubit.
Kapcsolódó cikkek