Mi haszna a koronavírus elleni oltásnak, ha úgyis elhalványul az immunitás?

Újabb szomorú mérföldkőhöz érkezett a világ: a 2019 novemberében Kínában felfedezett első esetek óta idén november elejére átlépte az ötmilliót a koronavírus-járvány dokumentált halálos áldozatainak a száma, és a szám naponta átlagosan 6-7 ezerrel nő. Habár részben a vakcinációnak, részben az új terápiás eszközöknek köszönhetően a halálozási adatokat mutató görbe globálisan laposodásnak indult, régiónként és országonként továbbra is érzékelhetők hatalmas kiugrások és óriási eltérések. Az esetszámok továbbra sem csökkennek: napokon belül elérjük a 250 milliós számot, ami naponta több százezerrel nő. A hivatalos számok ráadásul a valóságban még magasabbak lehetnek: az Economist egyenesen úgy becsüli, hogy a halálozási adatok inkább közelítik a 17 milliót, vagyis a többlethalálozás több mint háromszorosa lehet a dokumentált adatoknak.
Ha ehhez még hozzávesszük, hogy a jelenleg a világban uralkodó SARS-CoV-2 vírusvariáns, a delta az eddigieknél fertőzőbb és gyorsabban okozhat súlyosabb tüneteket, egyre kevésbé látszik, mikor érhet véget a járványhelyzet. Adódik a kérdés: nem laboratóriumi körülmények között vajon mennyire hatékonyak és mitől is védenek meg a vakcinák, és a nemzetközi körkép alapján mire számíthatnak az oltottak és az oltatlanok a Kárpát-medencében az egyre jobban durvuló negyedik hullámban, főleg úgy, hogy jelenleg Magyarországon a legmagasabb a vírus reprodukciós rátája.
Sokismeretlenes egyenlet bizonytalan kimenetellel
A tisztánlátást rengeteg tényező nehezíti. Ezek közül az egyik, hogy a járványhelyzet változásával párhuzamosan a tudósok ismeretanyaga is folyamatosan bővül, és megállapításaik ezek tükrében szintén változnak. Így váltotta fel a járvány korábbi szakaszaiban hangoztatott nyájimmunitást és az annak elérésére törekvést idén nyárra az a nézet, hogy az talán soha nem érhető el, és az egyes országoknak a koronavírussal szembeni zéró tolerancia és az erre szabott intézkedések helyett inkább hozzá kellene szokniuk ahhoz, hogy endemikussá válik a kórokozó – vagyis a SARS-CoV-2 a mára megfázásként ismert koronavírusokhoz hasonlóan folyamatosan kering majd az emberek között, és időszakosan többé-kevésbé megjósolható mértékű járványkitörést okoz enyhébb megbetegedésekkel.
Egyelőre ezt az endemikus állapotot valószínűleg még egyetlen ország sem érte el, és a kutatók nem tudják megmondani, mikorra juthatunk el a kórokozó megszelídítéséhez, miközben a világ immár második éve ül a járvány- hullámvasúton. Ebben a fázisban a járványkitörések mértéke és lefolyása a szakértők minden erőfeszítése ellenére is nehezen megjósolható. Bár a klinikai vizsgálatok sora egyre hosszabbra nyúlik, még mindig viszonylag kevés információ áll rendelkezésre arról, mennyi ideig tart a vakcinációból adódó immunitás, a természetes megfertőződés nyújtotta védelem, nem tudni, mikor jönnek és mit okozhatnak az új variánsok, kit hogyan érint a hosszú covid, és mennyire befolyásolják a vírus fertőzőképességét a környezeti hatások.
Az USA-ban 5 hónap alatt 140 ezer életet mentettek meg az oltások
Mivel az egyes országok és régiók eltérő intézkedéscsomagokkal próbálják megállítani a járványt, más-más célokat tűzve ki maguk elé, a helyzet tovább bonyolódik, és ez az összehasonlítást is megnehezíti. A virológusok, epidemiológusok és a járványtanban jártas szakértők körében mindenesetre néhány alapvetés mára kikristályosodott. Ezek közül az egyik legfontosabb, hogy a klinikai vizsgálatokban jól szereplő oltások minden korlátjukkal együtt a való világban is bizonyították, hogy bizonyos időszakon belül az oltottak nagy részénél képesek megakadályozni a súlyos megbetegedést és a covid miatti kórházba kerülést, és csökkentik a megfertőződés mértékét is – ugyanakkor teljesen megakadályozni nem tudják, ahogy az áttöréses megbetegedéseket sem.
Sumedha Gupta egészségügyi közgazdász, az Indianai Egyetem professzora kutatócsoportjával október közepén olyan modellt állított fel, amellyel az Egyesült Államok adatai alapján azt igyekezett megbecsülni, hány életet mentettek meg a koronavírus elleni vakcinák. Ehhez a koronavírusos esetek előfordulását hasonlították össze a magas és alacsony átoltottsági rátájú amerikai államokban. Az elemzés részeként beépítették a modellbe a terjedést befolyásoló olyan faktorokat, mint az időjárás, a népsűrűség, a szezonálisan változó viselkedésminták és a járványt megelőző intézkedések, például a maszkviselés, a home office vagy az üzletek nyitva tartásának változásai. Ezen kívül azt is figyelembe vették, hogy az első oltás után még időbe telik, amíg a szervezet felépíti a megfelelő immunvédelmet. Modelljüket ezután úgy tesztelték, hogy kiszámolták: 2021. május 9-ig az elérhető adatok alapján 569 193 halálesetet okozhatott a koronavírus, és ezt összevetették a meglévő adattal. Ez 578 862-t mutatott, vagyis kevesebb mint 2 százalékban tért el a modell számításaitól.
Az egyes államok vakcinációs adatait használva végül arra jutottak, hogy az engedélyezett mRNS-alapú vakcinák, a Pfizer és a Moderna, valamint a Janssen egyadagos oltása nélkül 2021. május 9-ig az Egyesült Államokban 708 586 ember vesztette volna az életét. Ezt a modell által becsült, az oltóanyagok hatását is figyelembe vevő adattal összehasonlítva a kutatók arra jutottak, hogy az oltások 2021. januárjától mintegy 140 ezer életet mentettek meg. Érdemes figyelembe venni, ahogy a régiós különbségek itt is megmutatkoztak: New Yorkban a vakcinák például 10 ezer lakosra vetítve 11,7-szeresével csökkentették a koronavírus miatti halálozást, Hawaii-n azonban a halálozási ráta szinte ugyanakkora maradt: mindössze 1,1-szeresével csökkent.
Az idősebbeknél és a gyengébb immunrendszerűeknél kevésbé hatnak a vakcinák
A teljes képhez hozzátartozik, hogy az egészségügyi közgazdász és csapata még nem a deltát, hanem az alfa variánst és hatásait vizsgálta, és arról egyelőre nincsenek hasonló számszerűsített becsléseik, hogyan befolyásolták az oltások a súlyos megbetegedést vagy a megfertőződést. A korosztályos összetétel és az általános egészségi állapot szintén olyan tényezők, amelyekkel számolni kell.
A legutóbbi kutatások, köztük az amerikai járványügyi központ (CDC) felmérése, azt mutatták, hogy a gyengébb immunrendszerrel élők esetén az mRNS-alapú vakcinák – különösen a Pfizer – kevésbé hatásosak, 77 százalékban védték meg az immunhiányos betegeket és időseket a koronavírus delta variánsa miatti kórházba kerüléstől. A CDC szerint ez továbbra is jelentős mértékű védelem, de sokkal alacsonyabb, mint az erősebb immunrendszerrel rendelkezőknél, ahol ez a hatásfok a 90 százalékot is elérheti. Emiatt a járványügyi központ a harmadik oltás beadásán túl hat hónap leteltével már a negyedik dózist is javasolja az immunproblémákat mutató betegeknek. A kutatók ezt mintegy 20 ezer, legyengült immunrendszerű felnőtt és 70 ezer olyan ember összehasonlítása során állapították meg, akik idén koronavírusos tünetekkel kerültek kórházba.
A vakcinák korosztályonként eltérő hatásosságát mutatta egy október közepén közzétett, osztrák tanulmány is, amely az Ausztriában engedélyezett Pfizer, Moderna, AstraZeneca és Janssen oltásokat vizsgálta meg népességszintű adatokon. Ebből az derült ki, hogy a delta vírusvariáns dominálta időszakban a 12-17 éves korosztályban az egyetlen engedélyezett vakcina, a Pfizer, 95,36 százalékos hatásosságot mutatott, majd az életkor előrehaladtával az mRNS-vakcinák eredményei csökkenő tendenciát mutattak: 60 év fölött 81,87 százalékban védtek a delta ellen. Ehhez képest az AstraZeneca például a 18-39 évesek körében 61,32%-os hatásossággal működött, viszont ez az életkor előrehaladtával egyre nőtt: a hatvan év felettiek körében már elérte a 80,11 százalékot. Ehhez képest a Janssen minden korosztályban viszonylag alacsony hatásosságot ért el, a 18-39 évesek körében 40,43 százalékot mértek az osztrákok, viszont a 60 éven felülieknél ez az arány felkúszott 63,2 százalékra.
Hat hónap után gyengül az immunitás
A vakcinák értékelésekor azt is érdemes figyelembe venni, hogy az utóbbi időben egyre biztosabban és egyre több szakértő állítja, hogy az oltások adta védettség idővel elhalványul. Ez mindenkinél különböző mértékű, függ az életkortól, a meglévő alapbetegségektől, a vakcina típusától és attól is, mennyi idő telt el a két oltás között.
Egy preprint tanulmány szerint két oltást követő hat hónap után a Pfizer vakcina hatásossága a tünetes covid betegség esetén átlagosan 84 százalékra csökken, a súlyos megbetegedés ellen azonban továbbra is 97 százalékban véd. Egy másik, több mint 42 ezer alany részvételével lefolytatott, november elején közzétett kutatás pedig azt mutatta meg, hogy a Pfizer 91,1 százalékban véd a tünetes COVID-19 fertőzés és 96,7 százalékban a súlyos megbetegedés ellen, és bár az eltelt hat hónap során a vakcina nyújtotta védelem fokozatosan csökkent, továbbra is megbízható eredményeket produkált.
A Moderna oltóanyaga a cég saját közlései alapján a tünetes covid ellen még hat hónappal az oltás után is több mint 90 százalékos hatásosságot mutatott. A vakcina november elején közzétett, több mint 30 ezer alannyal lefolytatott, harmadik fázisú vizsgálatának végleges eredményei pedig azt mutatják, hogy a Moderna 93,2 százalékban véd a tünetes COVID, míg 98,2 százalékban a súlyos megbetegedés ellen. Ez a gyakorlatban azt jelenti, hogy a vakcinával oltott 15 ezer fős csoportban mindössze 2 ember betegedett meg súlyosan, míg a kontrollcsoportban összesen 106.
Kell harmadik oltás
Mindenesetre egy október elején megjelent, nagy mintás katari tanulmány, amely az országban 2020 decemberétől 2021 szeptember elejéig beadott Pfizer és Moderna oltások hatásosságát nézte meg a klinikai vizsgálatokon túl, összesen több mint 1,4 millió ember adatain, ezeknél a vizsgálatoknál valamelyest borúsabb képet festett. Úgy találták, hogy az első dózist követő két hétben az oltások hatékonysága gyakorlatilag nulla, és csupán a harmadik héten növekszik átlagosan 36,8 százalékra, míg 77,5 százalékon éri el hatásossága maximumát a második oltás beadását követő első hónapban. Ezután a hatékonyság fokozatosan csökken, majd a negyedik hónaptól kezdve az immunvédelem romlásának üteme felgyorsul, és az 5-7. hónapban mindössze a 20 százalékot érheti el. A tanulmány szerint a tünetes megbetegedés ellen az mRNS-alapú oltások jobban védenek, mint a tünetmentes fertőzés ellen, az immunitás azonban nagyon hasonló ütemben halványult el mindkét esetben. Sőt, a különféle vírusvariánsok esetén is hasonló mintázatot fedeztek fel. Viszont a súlyos vagy halálos COVID-19 betegség elleni hatásosság a második oltást követő első két hónapban elérte a 96 százalékot, és mintegy hat hónapig ezen a szinten maradt.
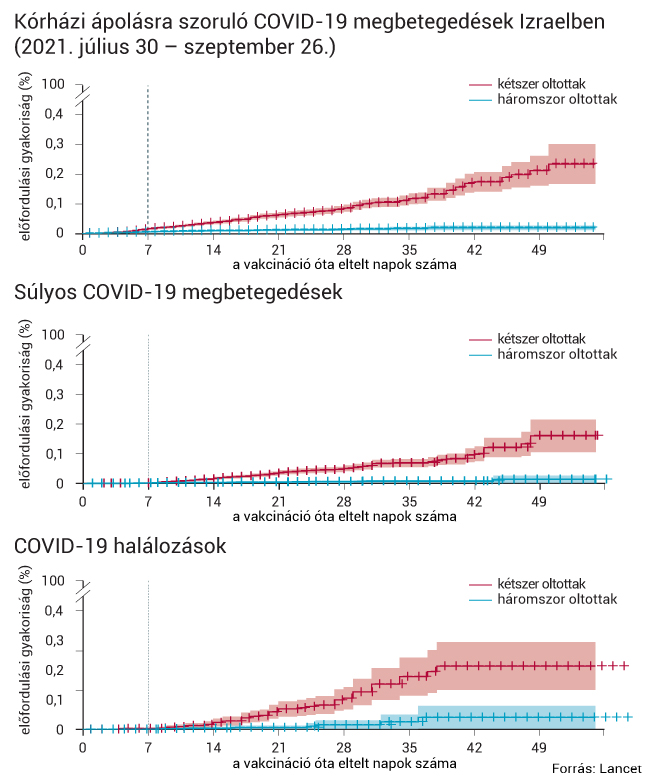
Izraelben, ahol már megszülettek az első vizsgálati adatok a harmadik Pfizer-oltás hatásáról, azt találták, hogy azokkal összehasonlítva, akik legalább 5 hónapja kapták meg első két oltásukat, hét nappal a harmadik dózist követően 93 százalékra ugrott fel a vakcina hatékonysága. A több mint 1,4 millió ember részvételével elvégzett vizsgálatból az is kiderült, hogy a harmadik oltás 95 százalékban véd a súlyos megbetegedés miatti kórházba kerüléstől, és 81 százalékban a koronavírus miatti halálozástól.
Vakcinák nélkül nincs esély
A nemzetközi körképből egyértelműen az látszik, hogy a koronavírus elleni vakcinák képesek gátat szabni a súlyos megbetegedéseknek és a halálozásoknak, a kórházba kerülés pedig elsősorban az oltatlanokat sújtja. Romániában október végén a COVID-19 miatt ellátásra szoruló, súlyos betegek 87-89 százaléka oltatlan volt, és hasonló arányokról számoltak be Bulgáriában is.
Bár az oltások beadatását követően is előfordulhat, hogy valaki elkapja a betegséget – ezt nevezik áttöréses esetnek –, a delta variáns pedig sokkal agresszívabb az eddigieknél, a kutatók eddigi tapasztalatai alapján az áttöréses megfertőződések átlagban rövidebb ideig tartanak, enyhébbek és kevésbé fertőzők. Lindsey Baden fertőző betegségekre specializálódott szakorvos és covid-vakcinakutató szerint ráadásul az áttöréses fertőzés valójában teljesen más betegség, mint amikor valaki védettség nélkül kapja el a koronavírust.
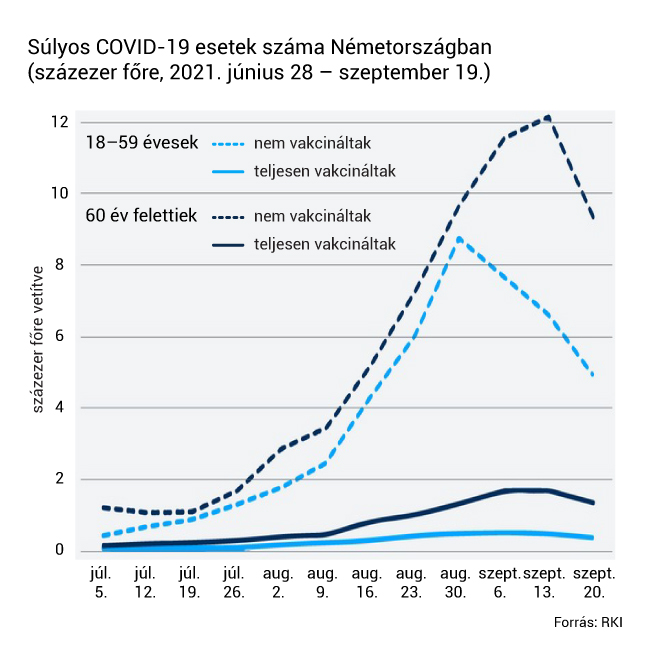
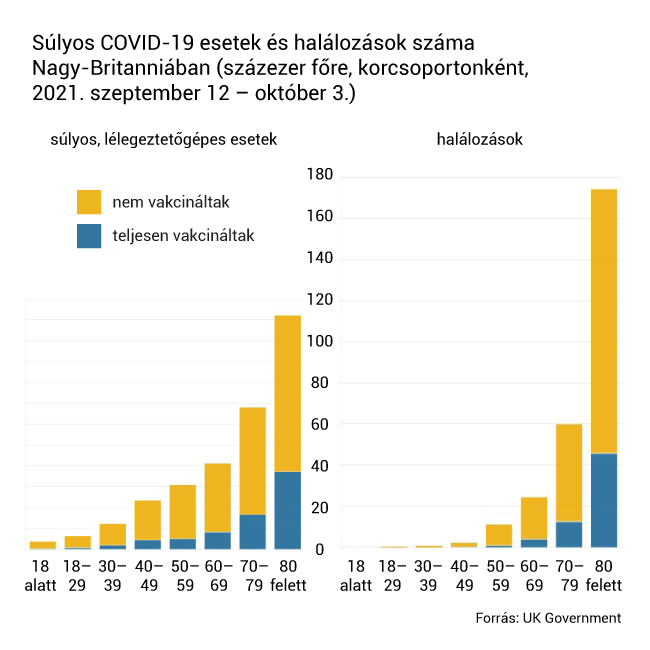
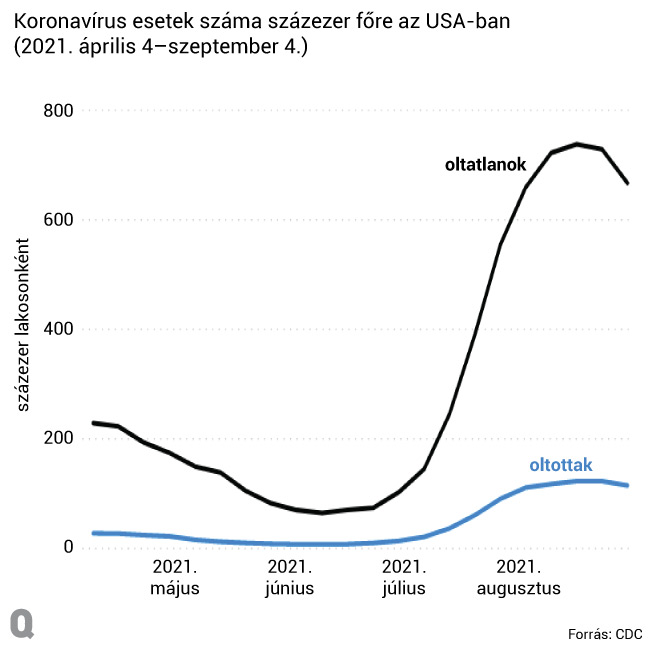
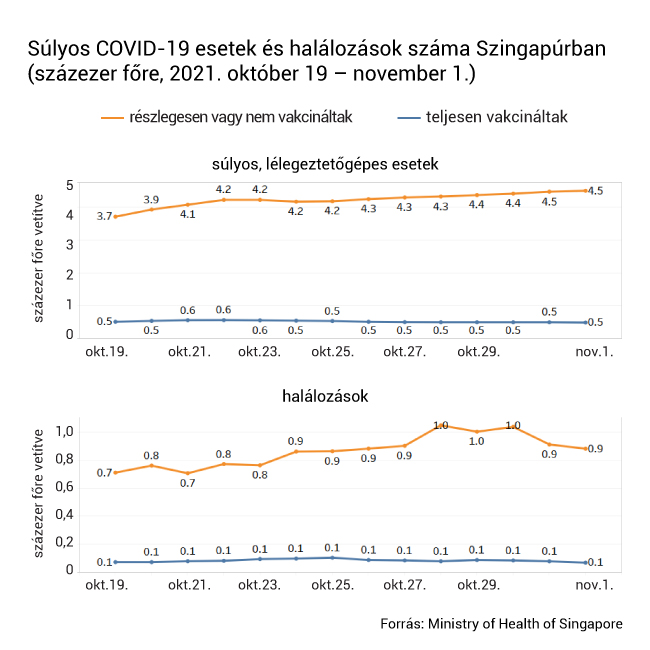
A Robert Koch Intézet (RKI), Németország járványügyi központja, október közepén kiadott jelentésében arról számolt be, hogy az oltottak körében február elseje óta azonosított, valamivel több mint 80 ezer áttöréses fertőzésből mindössze a betegek 0,6 százaléka kényszerült intenzív osztályos kezelésre, és a halálozási ráta egy százalék körül mozog. Összehasonlításképpen Németországban az első hullám idején az RKI 6,2 százalékra tette a halálozási rátát. Az Egyesült Királyságban a kutatók azt is megmérték, hogy a vakcinák mennyiben változtatják meg a delta variáns terjedését. A szeptemberben lefolytatott vizsgálat során 25 százalékra tették annak valószínűségét, hogy az egy háztartásban élő, delta variánsnak kitett oltottak elkapják a vírust, míg ugyanez 38 százalék az oltatlanok körében. Ezen kívül az oltottak szervezetéből gyorsabban kiürült a vírus, és így rövidebb ideig maradtak fertőzőek.
Kapcsolódó cikkek a Qubiten:

MTA: Több ezer magyar életét mentené meg a maszk viselése a negyedik hullámban
Az MTA elnöksége szerint ugrásszerűen növelni kell a lakosság átoltottsági arányát, és aki most meggyőzi a környezetét, szó szerint életet ment. Arra számítanak, hogy az influenzajárvány tovább súlyosbítja a népegészségügyi helyzetet.
Éberen figyelik a koronavírus nyertes mutációkkal felvértezett mű variánsát, de aggodalomra még nincs ok
A megfigyelt koronavírus-variánsok listájára nemrég felkerült mű minden mutációt bevet a sikerért, a versenyképesebb delta azonban a jelek szerint nem hagyja terjedni. Változatok jönnek és mennek, de az átlagember szintjén nem változik semmi: moss kezet, tarts távolságot, és oltasd be magad!
Az amerikai járványügy szerint a Moderna a leghatékonyabb a delta vírusvariáns ellen
A CDC legutóbb közzétett adatai alapján az Egyesült Államokban engedélyezett vakcinák, vagyis a Moderna mellett a Pfizer és a Janssen átlagosan tizenegyedjére csökkentették augusztusban a vírus miatti halálozást, és közel hatodára a megfertőződés esélyét.

Romániában tombol a járvány, bergamói állapotok uralkodnak a kórházakban
A kórházak megteltek, a szabad ágyak elfogytak, az egészségügyi dolgozók a kiégés szélén vannak, miközben a teljesen oltottak száma az egyik legalacsonyabb az EU-ban. Florin Poenaru szociológus szerint az elkeserítő helyzetért ugyanúgy felelős az október elején megbukott román kormány, mint az államban hitüket vesztő emberek.