A koronavírus folyamatosan mutálódik, és az is újra megbetegedhet, aki egyszer már átesett a fertőzésen

A koronavírus-újrafertőződés első dokumentált esetét augusztus végén mutatták be a Hongkongi Egyetem kutatói, akkor egy 33 éves férfiről derült ki, hogy 4 és fél hónappal a COVID-19 betegségből való felgyógyulása után újra megfertőződött a SARS-CoV-2 koronavírussal. Korábban Kínából jelentettek olyan eseteket, amelyekben a kórházból gyógyultan hazaengedett covidosok szervezetében mutatták ki újra a vírus jelenlétét, de azoknál nem volt egyértelmű, hogy valóban a felépülés után fertőződtek meg újra, vagy néhány megbújt vírusrészecske újította ki a fertőzést.
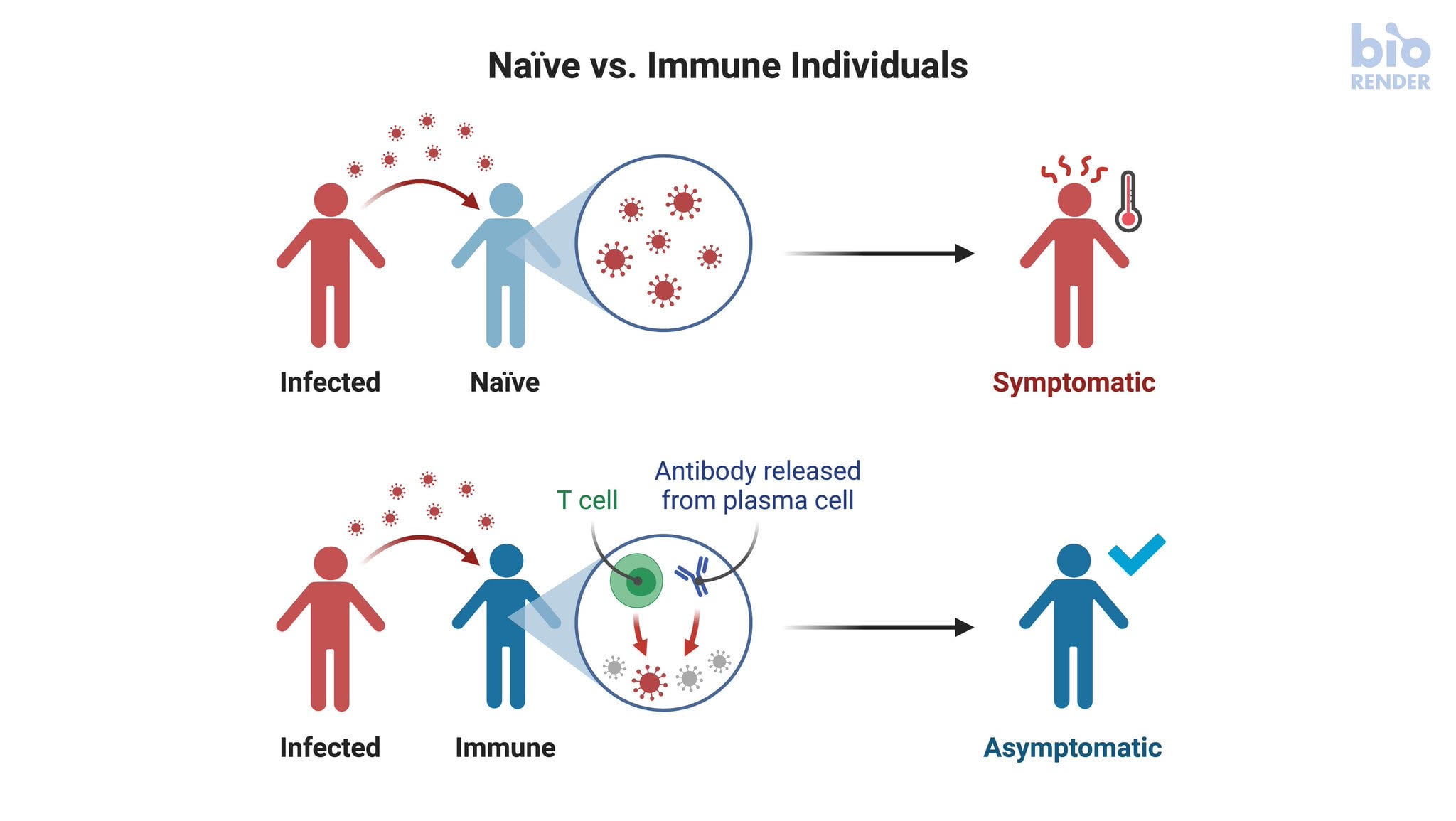
A hongkongi példa mindenesetre megnyugtatta a szakértőket, mivel azt látták, hogy míg az első fertőződést a jól ismert tünetekkel járó betegség is követte, a második után tünetmentes maradt a férfi. Ez azt sugallta, hogy az immunrendszer megjegyzi a vírussal való első találkozást, és beindul a sejtes immunizáció, így a szervezet már vissza tudja verni a vírus legközelebbi támadását, mielőtt az ismét nagyobb gondot okozhatna.
Aztán néhány nap múlva az immunológusok is elbizonytalanodtak. Rövid időn belül három különböző helyről, Hollandiából, Belgiumból és Nevadából is jelentettek olyan eseteket, amelyekben a koronavírus egy másik törzse fertőzött meg embereket, vagyis nem csak a lappangó vírus indított újabb támadást. A belgák vezető virológusa, Marc Van Ranst azt nyilatkozta, hogy a három hónap után újrafertőződött leuveni nő esete „nem jó hír”, míg a nevadai eset során az elsőnél is súlyosabb tüneteket hozott a második fertőzés.
Ahhoz, hogy az újrafertőződés tényét meg tudják állapítani, a hongkongi és nevadai kutatóknak szekvenálniuk kellett az első és a második fertőzés során támadó vírusok genomját – a kettő közötti különbségek kimutatása után lehet levonni azt a következtetést, hogy a SARS-CoV-2 eltérő vírustörzsei okozták a fertőzést. Mivel azonban a 27 milliónál is több globális eset között egyelőre alig néhány újrafertőződést jegyeztek fel (legutóbb Nagy-Britanniából), a nemzetközi szakértők sem tudják, milyen gyakran fordulhat elő, hogy valakit többször is megfertőzzön a koronavírus.
Thomas Geisbert, a Texasi Egyetem galvestoni orvosi kutatóközpontjának virológusa a Nature-nek azt mondta, hogy már csak idő kérdése, mikor tudhatnak meg többet a jelenségről, hiszen az egyes országok egyre többet tesztelnek (a hongkongi férfi például akkor tudta meg, hogy újra koronavírusos, miután spanyolországi utazásából hazatérve a repülőtéren elvégezték rajta a kötelező ellenőrzést), ráadásul a világ számos pontján az első hullám lecsengését követően ismét felívelőben vannak az esetszámok. Hónapokkal a tavaszi fertőzések után pedig már azok is újra ki vannak téve a vírusnak, akik egyszer már tünetmentesen vagy enyhébb betegséggel megúszták a COVID-19-et.

Az első hullámban értelemszerűen nem is volt nagyon a középpontban az újrafertőződések vizsgálata, a végletekig terhelt laboratóriumokban a tömött kórházakhoz hasonló volt a fejetlenség – állítja Mark Pandori, a Nevada állami közegészségügyi kutatóközpont igazgatója. Szerinte viszont azóta – legalábbis az USA-ban – felállították és kijelölték azokat az intézményeket, ahol a pozitív koronavírustesztek vírusgenomjait nagy mennyiségben szekvenálni tudják, így sokkal könnyebb lesz az egyes esetek követése, és ezzel együtt az újrafertőződések észlelése is.
Most akkor meddig lesz immunis, aki egyszer már átesett a fertőzésen?
A Pécsi Tudományegyetem virológusai szerint az immunitás skálája négy alapvető csoportra osztható.
- 1. A fertőzést követő, élethosszig tartó (vagy sterilizáló) immunitás meggátolja az újrafertőződést. Ez a legjobb eshetőség, de légúti vírusoknál nem jellemző, az eddigi esetek alapján kizárható.
- 2. A funkcionális immunitás, amelyre a leginkább hasonlít az eddigi legrészletesebben feltárt hongkongi eset, szintén előnyös forgatókönyv lenne. „Ebben az esetben az immunrendszer megfelelően reagálva az első infekcióra, a későbbieket felismeri és jobb, akár tünetmentes betegséglefolyással leküzdi azokat. Ez nem gátolja meg az ismételt fertőződést, de hatalmas terhet vesz le a társadalomról és az egészségügyi ellátóintézményekről. Ennek időbeli lefutása azonban nagyon fontos és még továbbra is nyitott kérdés. További kulcsfontosságú kérdés a különféle társadalmi csoportok reakciója, immunválasza. Az bizonyos, hogy nagy terhet venne le a társadalomról, ám valószínűleg maradnának veszélyeztetett csoportok, nekik a vakcina nyújthat megoldást” – írják a pécsiek.
- 3. Az idővel csökkenő mértékű immunitás jellemző például arra a négy ismert koronavírusra (OC43, 229E, NL63, HKU1), amely embereknél náthát okoz. A szervezet változó mértékű immunválasszal reagál az újrafertőződésre, a sejtes immunválasz mértéke is csökken, így néhány hónaponként újra el lehet kapni a fertőzést. „Ez sem rossz forgatókönyv a SARS-CoV-2 esetében, mert populációs mértékben csökkenti a megbetegedések súlyosságát, és fakul a most átélt káosz a világban. A hongonki eset erre a forgatókönyvre is utalhat, ez tapasztalati úton a következő hónapok/évek során fokozatosan tisztázódhat.”
- 4. Az utolsó lehetőség a teljes mértékben elmúló immunitás, de erre a legkisebb az esély. Ez újrafertőződés esetén hasonló, de leginkább ugyanolyan betegséglefolyást jelentene.
A virológusok szerint nem kizárható, hogy néhány emberben sterilizáló immunitás is kialakulhat, de a tudomány jelenlegi ismeretei alapján a funkcionális és idővel csökkenő mértékű immunitás lehet a domináns. Ez egy olyan jövőképet fest, ahol a világ országai fokozatosan elhagyhatják az elmúlt hónapokban megismert kemény intézkedéseket. Ehhez azonban idő kell, és a globális népesség jó része még nem találkozott a vírussal – a teljes fellélegzést csak a vakcina és a vírus kontrollált terjedése hozhatja el fokozatosan.
A pécsi kutatók Facebook-bejegyzésükben megjegyzik, nem lenne példa nélküli a koronavírusok történetében, hogy egy vírus agresszív berobbanása után szépen lassan megszelídül:
„Evolúciós számítások alapján nem kizárható, hogy a manapság OC43 koronavírusként ismert vírus volt felelős az 1889-1890-es »orosz influenzaként« ismert járványért, mely abban az időben 1 millió emberrel végzett. Természetes variánsa a rágcsálókról, háziasított teheneken keresztül fejlődött emberről emberre terjedő koronavírussá. Mára ez a vírus a nátha koronavírusok csoportját gazdagítja és világszerte általánosan elterjedt.”
A vakcinafejlesztést is átrendezhetik az újrafertőzések
A londoni Francis Crick Intézet virológusa, Jonathan Stoye szerint néhány eset alapján még nem lehet túl nagy következtetéseket levonni az újrafertőződésről, de legalább megvan az irány, hogy mit kell kutatni. Azt például a vakcinafejlesztés szempontjából is fontos lenne megállapítani, hogy az immunológiai memória, vagyis az adaptív immunrendszer emlékezőképessége milyen mértékben befolyásolja a tünetek jelentkezését újrafertőződés esetén. A vírus mutációja ugyanis egyaránt eredményezhet enyhébb és sokkal súlyosabb betegséget is – az eddigi példák többsége szerencsére az előbbi felé mutat.
Éppen ezért olyan ijesztő a nevadai eset: ha a második fertőzést követően több embernél is súlyosabb tünetek jelentkeznek, az azt jelenti, hogy az immunrendszer működése csak ront a helyzeten. Azt már korábban is megfigyelték, hogy a COVID-19 egyes komoly eseteit még tovább súlyosbították a nem megfelelő immunválaszok, amelyek következtében a szervezet a saját egészséges szöveteit kezdte támadni és rombolni.
Olyan eseteket is feljegyeztek az első hullámban, amelyekben a SARS-CoV-2 ellen termelt antitestek nem a szervezet vírus elleni harcát, hanem magát a vírust segítették. Az antitestfüggő felerősítésnek nevezett jelenség ritka, de a koronavírusok (SARS, MERS) elleni vakcinafejlesztések során már többször találkoztak a problémával.

Védőoltást általában az olyan betegségek ellen a legegyszerűbb fejleszteni, amelyeknél a legelső fertőzést már tartós immunitás követi – ilyen például a kanyaró vagy a rózsahimlő. De attól sem kell megijedni, hogy úgy tűnik, a COVID-19 elleni természetes immunitás egyes esetekben csak hónapokig tarthat. „Ez nem azt jelenti, hogy nem fogják megtalálni a megfelelő vakcinát, vagy hogy ez a vírus ellen nincs természetes immunitás” – mondta Richard Malley, a Bostoni Gyerekkórház fertőzéses betegségekkel foglalkozó szakértője, aki szerint az időszakosan ismételt oltások ötlete sem ördögtől való, az influenza esetében is bevett szokás.
A vakcinafejlesztésen dolgozó kutatóknak ezért most érdemes mindennél nagyobb figyelmet fordítani a fel-felbukkanó újrafertőződésekre, mivel ezek az esetek vezethetik rá őket arra, hogy milyen immunválaszok segíthetnek fenntartani az immunitást. Ha például azt találják, hogy az emberek egy bizonyos antitestszint alatt könnyebben újrafertőződhetnek, akkor ehhez mérten kell felállítani a vakcinázási stratégiát is: ebben az esetben a megfelelő antitestszint fenntartása érdekében ismétlődő (booster) oltásokra lenne szükség.
Malley szerint simán előfordulhat, hogy a koronavírus-vakcina nem fogja tudni megelőzni az újrafertőződést, csak a betegség tüneteit csökkenti, akár észrevehetetlen mértékűre – ez a beoltott személynek ugyan jó hír, de mivel így lényegében csak azt éri el, hogy tünetmentes hordozóvá válik, minden beoltatlan emberre veszélyt jelent majd.
Egy fontos adatra még szüksége van a tudósoknak az újrafertőződéssel kapcsolatban: arra, hogy milyen mennyiségű vírus távozik a másodjára fertőzött emberekből. Ha ez a vírusmennyiség nem csökken érdemben az első fertőzés idején tapasztalttól, akkor lehetetlennek tűnően nagy arányban kell beoltatnia magát a népességnek, hogy ne álljon be az örök, de legalábbis a következő évek során folyamatos fertőzésveszély állapota.
Kapcsolódó cikkek a Qubiten:

Valódi járványprotokoll nélkül, kétségek között indul a tanév Magyarországon
Az oktatási kormányzat az iskolákra hárítja a felelősséget a járvány elleni védekezésben, ráadásul az EMMI erősen hiányos, több pontjában megvalósíthatatlan intézkedési terve csak ajánlásokat tartalmaz.
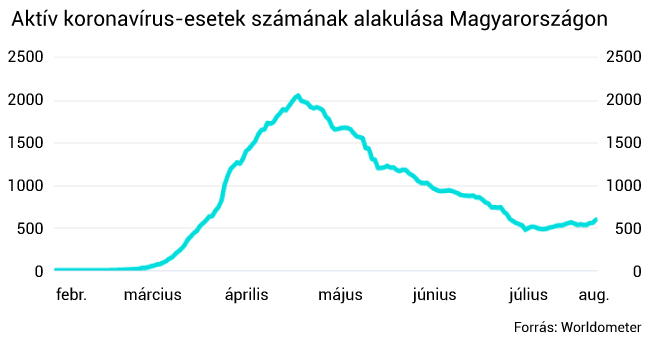
Egyre több fiatal kapja el a koronavírust Magyarországon
A hivatalos adatok szerint mára itthon 35 fővel emelkedett az azonosított fertőzöttek száma, a mostanihoz hasonló emelkedésre május óta nem volt példa. Az új fertőzöttek csaknem fele 40 év alatti. Világszerte egyre több fiatal lesz beteg.

Úgy tűnik, nem lehet gyorsan újrafertőződni a SARS-CoV-2-vel
Kínai kutatók rézuszmajmokat tettek ki a koronavírusnak, hogy kiderítsék, megfertőződnek-e az állatok rövid időn belül egymás után. Nem fertőződtek meg.
